De zorg voor mensen met ernstige psychiatrische problemen werd lange tijd verleend in speciale ziekenhuizen of ziekenhuisafdelingen. De afgelopen jaren hebben de westerse landen echter geprobeerd om meer te focussen op geestelijke gezondheidszorg binnen de maatschappij zodat patiënten zoveel mogelijk in hun vertrouwde omgeving en in de buurt van hun naasten kunnen blijven. Deze aanpak staat bekend als deïnstitutionalisering. Sinds 2010 zien we in België dergelijke initiatieven opduiken.
Geestelijke gezondheidsproblemen behoren, om verschillende redenen, tot de meest uitdagende problemen qua aanpak, niet in het minst omdat ze doorgaans niet gepaard gaan met lichamelijke symptomen en de patiënten zich niet altijd bewust zijn van de noodzaak van een behandeling of die zelfs niet aanvaarden. Vooral in de meest ernstige gevallen kunnen geestelijke gezondheidsproblemen ook aan de basis liggen van allerlei persoonlijke, sociale en financiële problemen die de (toegang tot) zorg nog meer bemoeilijken.
Een goede beschikbaarheid, organisatie en financiering van de geestelijke gezondheidszorg is van cruciaal belang om het werkelijke leed van patiënten met geestelijke gezondheidsproblemen aan te pakken. Het bereiken van dit doel wordt echter bemoeilijkt doordat mentale gezondheidsproblemen vaak onvoldoende zichtbaar en erkend zijn. In België zijn deze moeilijkheden mogelijk nog groter doordat de bevoegdheden voor de sector van de geestelijke gezondheidszorg verdeeld zijn over de gemeenschappen, de gewesten en het federale niveau (zo worden, bijvoorbeeld, de erelonen van psychiaters en de financiering van psychiatrische afdelingen in ziekenhuizen gedekt door de nationale ziekteverzekering, terwijl de ambulante diensten georganiseerd en gefinancierd worden door de gefedereerde entiteiten). Dat betekent bovendien dat er meerdere gegevensbronnen nodig zijn om het geestelijke gezondheidszorgsysteem in kaart te brengen, wat het ook moeilijk maakt om de prestaties van het systeem in zijn geheel te beoordelen.
Dit deel bevat 10 indicatoren die betrekking hebben op verschillende dimensies van geestelijke gezondheidszorg:
- Het aantal praktiserende psychiaters per 10.000 inwoners (MH-2), het aantal bij het RIZIV geregistreerde psychologen per 10.000 inwoners (MH-12) en de wachttijden voor een eerste afspraak in een ambulant centrum voor geestelijke gezondheidszorg (MH-3); deze indicatoren hebben te maken met de toegankelijkheid van de geestelijke gezondheidszorg.
- Het percentage onvrijwillige opnames in psychiatrische ziekenhuizen en ziekenhuisafdelingen (MH-4), het percentage bezoeken aan de spoedafdeling vanwege sociale, psychologische of geestelijke gezondheidsproblemen (MH-5) en verschillende indicatoren voor het gebruik van antidepressiva (MH-6, MH-7, MH-8); deze indicatoren hebben betrekking op de gepastheid van zorg.
- Het percentage heropnames in psychiatrische ziekenhuizen en ziekenhuisafdelingen binnen 30 dagen na ontslag (MH-11), hetgeen kan wijzen op verschillende aspecten van kwaliteit van zorg, zoals (een gebrek aan) doeltreffendheid, continuïteit en afstemming met de ambulante diensten.
- Het totale aantal opnamedagen in psychiatrische ziekenhuizen en ziekenhuisafdelingen (MH-10) is een contextuele indicator, maar houdt ook indirect verband met dimensies zoals toegankelijkheid en gepastheid van zorg.
a De gegevens hebben alleen betrekking op Vlaanderen.
Aantal praktiserende psychiaters per 10.000 inwoners (MH-2)
Hoewel psychiaters niet de enige zorgverleners zijn in de geestelijke gezondheidszorg, spelen ze in deze sector in de meeste landen wel een cruciale rol, vooral voor mensen met ernstige psychiatrische problemen. Daarom is het aantal praktiserende psychiaters een betekenisvolle indicator voor de toegankelijkheid van de geestelijke gezondheidszorg.
Resultaten
- In 2021 waren er 2.011 praktiserende psychiaters in België, hetgeen neerkomt op 1,74/10.000 inwoners. Dat is een aanzienlijke toename in absoluut aantal maar slechts een bescheiden toename in dichtheid ten opzichte van 2011 (1.865; 1,69/10.000 inwoners).
- Ongeveer 90% van de psychiaters is geconventioneerd; zij hanteren dus de afgesproken tarieven voor hun diensten.
- In 2021 was de dichtheid van psychiaters tweemaal hoger in Brussel (3,30/10.000 inwoners) dan in Vlaanderen (1,50/10.000 inwoners) en Wallonië (1,64/10.000 inwoners). Deze cijfers zijn echter gebaseerd op het thuisadres van de psychiaters, dat niet noodzakelijk samenvalt met hun werkadres.
- In 2021 lag de dichtheid van praktiserende psychiaters in België onder het EU-14- en het EU-27-gemiddelde (2,07 en 1,84/10.000 inwoners).
Link naar de technische fiche en gedetailleerde resultaten
Bron: RIZIV (gebaseerd op het huisadres van de psychiater); berekening: KCE
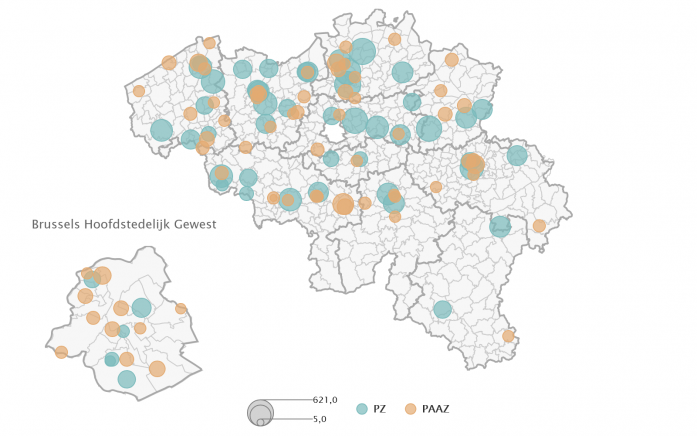
Bron: CIC, FOD Volksgezondheid, Veiligheid van Voedselketen en Leefmilieu (1/01/2020)
Note: De grootte van de cirkels geeft het aantal bedden voor volwassenen aan
Aantal bij het RIZIV geregistreerde psychologen per 10.000 inwoners (MH-12)
Samen met psychiaters en huisartsen behoren psychologen tot de zorgverleners die het nauwst betrokken zijn bij de geestelijke gezondheid en het psychologisch welzijn van de bevolking.
De covidpandemie heeft veel landen ertoe aangezet om de beschikbare financiering voor psychologische zorg of psychotherapieën te verhogen. Naast een injectie van 16,7 miljoen euro voor psychologische zorg aan kinderen/tieners en oudere personen, heeft België in januari 2022 een nieuw "masterplan mentale gezondheid" gelanceerd. Dit plan houdt onder andere de terugbetaling in van een bepaald aantal sessies bij een geregistreerde psycholoog (d.w.z. een psycholoog die een formele overeenkomst heeft ondertekend met een zorgnetwerk, hetgeen een aantal verplichtingen meebrengt zoals multidisciplinaire aanpak, verplichte supervisie en deelname aan opleidingsactiviteiten georganiseerd door het netwerk). Dit initiatief draagt bij tot een betere toegang tot betaalbare geestelijke gezondheidszorg.
Tot op heden is slechts een klein deel van alle gediplomeerde klinisch psychologen ook geregistreerd bij het RIZIV, waarschijnlijk omdat de hervorming nog vrij recent is. In de toekomst zal het aantal geregistreerde psychologen een betekenisvolle bron van informatie zijn voor het gebruik van die zorgverlening.
Resultaten
- In 2022 bedroeg de dichtheid van geregistreerde klinisch psychologen in België 2,5/10.000 inwoners; de dichtheid van erkende klinisch psychologen bedroeg 12,5/10.000 inwoners. Ongeveer 20% van de erkende klinisch psychologen is ook geregistreerd bij het RIZIV.
- De dichtheid van geregistreerde psychologen was iets hoger in Wallonië (2,62/10.000 inwoners) dan in Vlaanderen (2,42/10.000 inwoners) en Brussel (2,29/10.000 inwoners). Net zoals voor psychiaters zijn deze cijfers gebaseerd op hun thuisadres, dat kan verschillen van hun werkadres.
Link naar de technische fiche en gedetailleerde resultaten
Wachttijd voor een eerste en tweede fysieke afspraak in een ambulant centrum voor geestelijke gezondheidszorg (alleen in Vlaanderen) (MH-3)
De lange wachttijden om toegang te krijgen tot noodzakelijke (geestelijke) gezondheidszorg zijn bekend en om verschillende redenen problematisch. Zo is er een reëel risico dat de toestand van de patiënt verslechtert tijdens het wachten op een behandeling. Dat kan leiden tot meer complicaties, meer ziekenhuisopnames, hogere kosten en zelfs suïcide. Patiënten die te lang moeten wachten op hun (volgende) afspraak, riskeren niet te komen opdagen of het contact met hun zorgverlener zelfs helemaal te verliezen en te stoppen met hun therapie, waardoor hun toestand opnieuw kan verslechteren. De tijdige toegang tot noodzakelijke diensten is daarom een cruciale factor om de geestelijke gezondheidszorg in zijn geheel te verbeteren. Verschillende Europese landen hebben doelen geformuleerd of garanties ingebouwd om de wachttijden te beperken, , tot 1-3 maanden om een behandeling of een eerste afspraak aan te bieden, voor ten minste bepaalde domeinen van de geestelijke gezondheidszorg.
Voor deze indicator maakten we gebruik van de enige openbaar beschikbare gegevens die betrekking hebben op de wachttijden in de 18 Vlaamse ambulante centra voor geestelijke gezondheidszorg verspreid over Vlaanderen en Brussel.
Resultaten
- In 2022 bedroeg de gemiddelde wachttijd tussen inschrijving en de eerste fysieke afspraak in de Vlaamse ambulante centra voor geestelijke gezondheidszorg 41 dagen. De gemiddelde tijd tussen de eerste en tweede fysieke afspraak bedroeg 48 dagen. Dit is een verbetering (-10 dagen) ten opzichte van de periode 2016-2021.
- Gemiddeld waren de wachttijden voor kinderen en tieners langer dan voor andere leeftijdsgroepen (gemiddeld 46 dagen voor een eerste afspraak; 54 dagen voor een tweede afspraak).
- De wachttijden varieerden ook volgens het soort zorg. Ze waren bijzonder lang voor de toegang tot specifieke zorg voor mensen met een verstandelijke beperking (gemiddeld 217 dagen voor een eerste afspraak) en veel korter voor bijvoorbeeld zorg voor oudere personen (gemiddeld 21 dagen). De toegang tot crisiszorg nam gemiddeld 14 dagen in beslag, voor verslavingszorg gemiddeld 38 dagen.
Link naar de technische fiche en gedetailleerde resultaten
Percentage onvrijwillige opnames in psychiatrische ziekenhuizen en ziekenhuisafdelingen (per 10.000 inwoners) (MH-4)
Onvrijwillige opnames of opnames ter observatie verwijzen naar situaties waarin psychiatrische patiënten tegen hun wil worden gedwongen om in een psychiatrisch ziekenhuis of een psychiatrische ziekenhuisafdeling te verblijven omdat ze op dat moment worden beschouwd als een bedreiging voor zichzelf en/of anderen en er geen andere gepaste alternatieven zijn om met deze situatie om te gaan. Men kan alleen beslissen tot onvrijwillige opname als aan alle drie de criteria is voldaan, nl. psychiatrische patiënt, bedreiging voor zichzelf of de samenleving, geen alternatieven. Dit komt meestal neer op een crisissituatie.
Onvrijwillige opname moet worden bevolen door een rechter en is onderworpen aan strikte regels qua duur bijvoorbeeld (de eerste periode is beperkt tot 40 dagen), hoewel indien nodig een verlenging mogelijk is. Dit blijft een dwangmaatregel en binnen het gezondheidssysteem zou men ernaar moeten streven om die zo weinig mogelijk toe te passen en nodig te hebben en er tegelijk voor zorgen dat patiënten met ernstige psychiatrische problemen toch alle nodige en gepaste zorg, toezicht en bescherming krijgen.
Het aantal onvrijwillige opnames kan dus een licht werpen op het vermogen van de geestelijke gezondheidszorg om passende, doeltreffende, toegankelijke en rechtvaardige zorg te bieden aan alle patiënten met een psychiatrische stoornis, zowel tijdens een crisissituatie als daarbuiten met de bedoeling om crisissituaties te voorkomen.
Resultaten
- In België is het totale aantal onvrijwillige opnames gestegen van 7,1/10.000 inwoners in 2010 tot 9,4/10.000 inwoners in 2021. De percentages verschillen per gewest en liggen aanzienlijk hoger in Brussel (10,2/10.000 inwoners in 2021) dan in Vlaanderen (9,2/10.000 inwoners) en Wallonië (8,2/10.000 inwoners).
- In 2020 vond 87% van de onvrijwillige opnames plaats in psychiatrische ziekenhuizen (in tegenstelling tot psychiatrische afdelingen in algemene ziekenhuizen). Het aantal onvrijwillige opnames is de afgelopen jaren echter veel sneller gestegen in de algemene ziekenhuizen dan in de psychiatrische ziekenhuizen.
- De gemiddelde verblijfsduur bij een onvrijwillige opname daalde van 171 dagen in 2012 tot 90 dagen in 2021. Deze daling werd in alle gewesten waargenomen, maar de gemiddelde verblijfsduur was aanzienlijk hoger in Vlaanderen (101 dagen in 2021) en in Wallonië (86 dagen) dan in Brussel (53 dagen).
- In 2021-2022 was het aandeel onvrijwillige psychiatrische opnames van volwassenen lager in België (10%) dan in enkele andere landen en regio's, waaronder Nieuw-Zeeland, het Verenigd Koninkrijk, Ierland, Zwitserland, Zweden en Canada (gemiddelde: 30%; mediaan: 23%).
Link naar de technische fiche en gedetailleerde resultaten
Bron: FOD VVVL
Gebruik van de spoedafdeling voor sociale, psychische of psychiatrische redenen (% van de spoedopnames in algemene ziekenhuizen) (MH-5)
Het doel van de spoedafdelingen in ziekenhuizen is om ongeplande zorg te bieden aan patiënten met een medisch probleem dat onmiddellijke aandacht vereist, vooral in gevallen waar de reguliere diensten niet meteen toegankelijk zijn. Naast fysieke problemen kunnen dergelijke noodgevallen zeker ook te maken hebben met psychische, psychiatrische of sociale problemen. Te veel bezoeken aan de spoedafdeling omwille van dergelijke redenen kunnen echter ook wijzen op een slechte coordinatie van de zorg of een tekortkoming van andere diensten voor geestelijke gezondheidszorg bij het vervullen van hun rol. Indien gepaste ambulante zorg beschikbaar en gemakkelijk toegankelijk is, dan zouden mensen met psychologische of psychiatrische problemen in de meeste gevallen de hulp moeten krijgen die ze nodig hebben lang voor ze in een crisissituatie belanden en een bezoek aan de spoedafdeling noodzakelijk wordt.
Resultaten
- Het percentage bezoeken aan de spoedafdeling vanwege sociale, psychische of psychiatrische gezondheidsproblemen – inclusief suïcidepogingen – is in de tijd relatief stabiel gebleven in België (1,71% van alle opnames op de spoedafdeling in 2010, 1,80% in 2021), met een licht stijgende trend in Vlaanderen en een dalende trend in Wallonië (vóór de covidpandemie).
- In 2021 was 1,64% van de spoedopnames in België te wijten aan sociale, psychische of psychiatrische problemen (suïcidepogingen niet inbegrepen). Dit cijfer was het hoogst in Vlaanderen (1,88%, tegenover 1,72% in Brussel en 1,30% in Wallonië).
- In 2021 hield 0,16% van de opnames op de spoedafdeling in België verband met suïcidepogingen. Dat cijfer was het hoogst in Wallonië (0,25%, tegenover 0,13% in Vlaanderen en 0,06% in Brussel).
- Het aandeel opnames op de spoedafdeling vanwege alle sociale, psychische en psychiatrische problemen varieerde aanzienlijk tussen de arrondissementen binnen de gewesten.
Link naar de technische fiche en gedetailleerde resultaten
Bron: MZG
Note: Geen gegevens voor de volgende arrondissementen: Ath, Bastogne, Diksmuide, Philippeville, Virton en Waremme.
Antidepressiva (MH-6, MH-7, MH-8)
Antidepressiva worden gebruikt in de behandeling van ernstige depressies, paniek- en angststoornissen en obsessieve-compulsieve stoornissen. Hun gebruik is de afgelopen decennia in heel wat westerse landen explosief gestegen, maar de reden hiervoor is onduidelijk. Het is mogelijk dat depressie en aanverwante aandoeningen vaker voorkomen of dat, naarmate de medische kennis toeneemt en de mentaliteit wijzigt, meer patiënten die diagnose krijgen en hiervoor worden behandeld. Uit verschillende Belgische studies blijkt echter ook dat antidepressiva niet altijd op de juiste manier worden gebruikt. Zo kunnen ze bijvoorbeeld worden voorgeschreven in situaties waarin ze niet nodig zijn (bijvoorbeeld bij milde depressie) of voor een te korte periode om werkzaam te zijn (bijvoorbeeld minder dan 3 maanden/6 maanden bij een patiënt met een ernstige depressie).
Dit deel omvat drie verschillende indicatoren die betrekking hebben op het totale gebruik van antidepressiva in de bevolking (uitgedrukt in het aantal DDD/1000 inwoners/dag) (MH-6), op het percentage van de volwassen bevolking dat minstens eenmaal per jaar antidepressiva neemt (MH-7) en op het percentage van de volwassen bevolking dat antidepressiva voorgeschreven krijgt voor een korte periode (MH-8).
De DDD van een geneesmiddel is de gemiddelde dagelijkse dosis die wordt aanbevolen voor volwassenen. Met andere woorden: een gemiddelde van 100 DDD/1.000 inwoners/dag betekent dat, ervan uitgaande dat alle patiënten een 'normale' dosis krijgen, gemiddeld 100 per 1.000 personen dit soort geneesmiddelen op een bepaalde dag gebruiken. Voor de duidelijkheid verwijzen we in de resultaten hieronder gewoon naar "dagelijkse dosissen".
Resultaten
- Het gemiddeld aantal dagelijkse dosissen per 1.000 inwoners is gestegen van 69,6 in 2010 tot 86,5 in 2021. Het gebruik van antidepressiva neemt toe met de leeftijd, is dubbel zo hoog bij vrouwen als bij mannen en veel hoger in Wallonië dan in de rest van ons land.
- Hoewel gelijkaardige trends worden waargenomen in alle Europese landen, lagen de Belgische cijfers voor 2021 boven het EU-14-gemiddelde (77 dagelijkse dosissen/1.000 inwoners) en het EU-27-gemiddelde (64 dagelijkse dosissen/1.000 inwoners).
- In 2021 kreeg 13,7% van de Belgische volwassenen minstens één keer in dat jaar antidepressiva. Dit percentage is relatief stabiel gebleven in de tijd. Trends per leeftijd, geslacht en gewest waren vergelijkbaar met deze waargenomen voor het totale aantal dagelijkse dosissen.
- Het gebruik van antidepressiva was vooral hoog bij bewoners van een woonzorgcentrum ouder dan 75 jaar (47,3% versus 19,0% bij thuiswonende personen van dezelfde leeftijd).
- In 2020 werd respectievelijk 18,3% en 12,4% van de volwassenen met antidepressiva behandeld voor een korte (<6 maanden) of een zeer korte periode (<3 maanden). Dat is een verbetering ten opzichte van 2011; toen bedroeg dit aandeel respectievelijk 23,7% en 18,2%.
- Korte of zeer korte behandelingen met antidepressiva kwamen vaker voor bij mannen, bij jongere personen en bij mensen die in Brussel woonden. Kortdurende behandelingen met antidepressiva kwamen vaker voor bij thuiswonende oudere personen (vooral zonder langdurige zorg) dan bij oudere personen die in een woonzorgcentrum verbleven.
Link naar de technische fiche en gedetailleerde resultaten
Bron: Farmanet ; berekening: RIZIV
Bron: IMA
Bron: IMA
Aantal opnamedagen in psychiatrische ziekenhuizen en ziekenhuisafdelingen (per 1.000 inwoners) (MH-10)
Deze indicator geeft op zich slechts een zeer klein deel van de gebruikers van geestelijke gezondheidsdiensten weer (namelijk degenen die zijn opgenomen in een psychiatrische ziekenhuisafdeling of in een psychiatrisch ziekenhuis). Nochtans kan deze indicator ook wel informatie geven over wat er in andere delen van de geestelijke gezondheidssector gebeurt, zoals of er gewestelijke verschillen zijn in de geestelijke gezondheidstoestand van de bevolking of in de beschikbaarheid, toegankelijkheid en doeltreffendheid van andere diensten. Gezondheidssystemen proberen steeds vaker geestelijke gezondheidszorg te organiseren in de omgeving van de patiënt in plaats van in ziekenhuisafdelingen of psychiatrische ziekenhuizen. Als dit nieuwe model werkt, zou het aantal opnamedagen in een psychiatrisch ziekenhuis duidelijk moeten afnemen.
Resultaten
- Zoals kon worden verwacht na de hervormingen van 2010 die waren gericht op het deïnstitutionaliseren van de geestelijke gezondheidszorg in België, daalde het aantal psychiatrische opnamedagen van 789/1.000 inwoners in 2012 tot 550/1.000 inwoners in 2021.
- We zagen deze dalende trend in alle gewesten, maar de cijfers blijven aanzienlijk hoger in Vlaanderen (609/1.000 inwoners in 2021) dan in Wallonië (455/1.000 inwoners) en Brussel (344/1.000 inwoners).
- In 2021 lag het aantal psychiatrische opnamedagen iets hoger bij mannen dan bij vrouwen (575 versus 515/1.000 inwoners) en aanzienlijk hoger bij de actieve bevolking van 18-64 jaar (685/1.000 inwoners) dan bij jongeren (188/1.000 inwoners) of ouderen (472/1.000 inwoners).
Link naar de technische fiche en gedetailleerde resultaten
Heropnames binnen 30 dagen in psychiatrische ziekenhuizen en ziekenhuisafdelingen (in hetzelfde ziekenhuis, % van de opnames) (MH-11)
Deze indicator wordt vaak gebruikt voor herval of complicaties en kan verschillende aspecten van de kwaliteit van zorg weerspiegelen, zoals (een gebrek aan) doeltreffendheid, continuïteit en afstemming met ambulante diensten. Moet iemand kort na een eerder verblijf opnieuw naar een psychiatrisch ziekenhuis of psychiatrische afdeling, dan kan dit betekenen dat hij of zij te vroeg werd ontslagen of dat de overdracht naar de gemeenschapsgerichte zorg niet adequaat is gebeurd.
Resultaten
- Het aantal heropnames binnen 30 dagen neemt toe in België, van 13,17% in 2010 tot 17,64% in 2021. Er is geen vergelijking beschikbaar binnen de Europese Unie, maar op basis van cijfers van de Britse NHS lijkt dit cijfer bij ons iets hoger te liggen dan in vergelijkbare landen (gemiddelde en mediaan: 12%).
- Dit percentage lag lange tijd hoger in Vlaanderen dan in Brussel en Wallonië, maar had te maken met problemen met de gegevensverzameling. In 2021, na een sterke stijging (+63% sinds 2019), zag men in Brussel een aanzienlijk hoger percentage heropnames binnen 30 dagen (23,15%) dan in Wallonië (17,24%) en Vlaanderen (17,08%).
Link naar de technische fiche en gedetailleerde resultaten
Bron: IMA


