Dit gedeelte is gebaseerd op het HSPA-rapport van 2019 en sindsdien niet bijgewerkt.
Alle kinderen en gezinnen een goede start geven blijft een uitdaging voor ons gezondheidszorgsysteem. In België is het risico op overlijden van een pasgeborene laag, maar toch moeten we waakzaam blijven. Het risico kan weer groter worden als gevolg van het toenemende aantal risicozwangerschappen, met name omdat steeds meer vrouwen op latere leeftijd een kind krijgen, en als gevolg van de moeilijke economische situatie waarin een deel van de bevolking zich bevindt. Risicofactoren bij de moeder die 'vermijdbaar' zijn (zoals zwaarlijvigheid of tabaksgebruik) worden ook in verband gebracht met een groter risico op complicaties bij de moeder en bij haar kind.
De uitdaging van een goede gezondheid van de moeder en de pasgeborene reikt verder dan de periode rond de geboorte. Er is namelijk vastgesteld dat een aantal aandoeningen (zelfs op volwassen leeftijd) hun oorsprong vinden bij gebeurtenissen in de baarmoeder. De bescherming van de moeder en de pasgeborene vereist dus een holistische benadering van de volksgezondheid en is gericht op een algemene verbetering van de gezondheid van alle generaties.
De indicatoren die we hebben weerhouden voor de evaluatie van de zorg voor de moeder en de pasgeborene hebben betrekking op:
- de doeltreffendheid van de zorg, aan de hand van het sterftecijfer bij pasgeborenen (MN-1) en het percentage pasgeborenen met een goede apgarscore (MN-2);
- de gepastheid van de zorg, aan de hand van het percentage keizersneden (MN-3), ingeleide bevallingen (MN-4), episiotomieën (MN-5), vaginale bevallingen na een keizersnede bij een vorige zwangerschap (MN-6), alsook het aantal heel premature geboortes in ziekenhuizen zonder afdeling Neonatologie (MN-7) en te frequente screening op toxoplasmose tijdens de zwangerschap (MN-8);
- de efficiëntie van de zorg, aan de hand van de gemiddelde verblijfsduur op de materniteit (MN-9) en het aantal prenatale consultaties (MN-10).
Sterfte bij pasgeborenen (MN-1)
Het sterftecijfer tijdens de neonatale periode (die duurt tot 28 dagen na de geboorte) is een belangrijke maatstaf wat betreft gezondheid en zorg voor de moeder en de pasgeborene. Het is een goede indicator voor de doeltreffendheid en de kwaliteit van het gezondheidssysteem en voor de gezondheid van de bevolking. In westerse landen zijn geboorteafwijkingen en complicaties als gevolg van heel premature geboortes de belangrijkste doodsoorzaken bij pasgeborenen. Het risico op overlijden bij pasgeborenen is ook groter bij een meerlingzwangerschap.
Een andere indicator, die minder vaak wordt gebruikt en steeds vaker in vraag wordt gesteld, is het perinatale sterftecijfer. Dat wordt gedefinieerd als het aantal overlijdens dat plaatsvindt tussen het einde van de 22e week van de zwangerschap en het einde van de eerste levensweek. Deze indicator wordt sinds 2009 steeds minder gebruikt. Raadpleeg de technische fiche voor meer informatie over deze secundaire indicator.
Neonatale sterfte komt in België gelukkig heel weinig voor. Merk op dat het 'zaagtand'-aspect van de grafiek het gevolg is van verschillen die in het bijzonder worden uitvergroot door het feit dat het aantal overlijdens bij pasgeborenen zo laag is. Per jaar een overlijden meer of minder kan een opmerkelijk verschil geven.
RESULTATEN
- Het sterftecijfer bij pasgeborenen bedraagt in België 2,16 per 1000 levendgeborenen (2015); dit cijfer neemt sinds 1998 in heel België af (toen bedroeg het nog 3,39 per 1000 levendgeborenen) (Figuur 1).
- In Brussel is de afname het opvallendst, na twee pieken in 2003 en 2008. Momenteel (2015) heeft Brussel het laagste sterftecijfer bij pasgeborenen van het hele land.
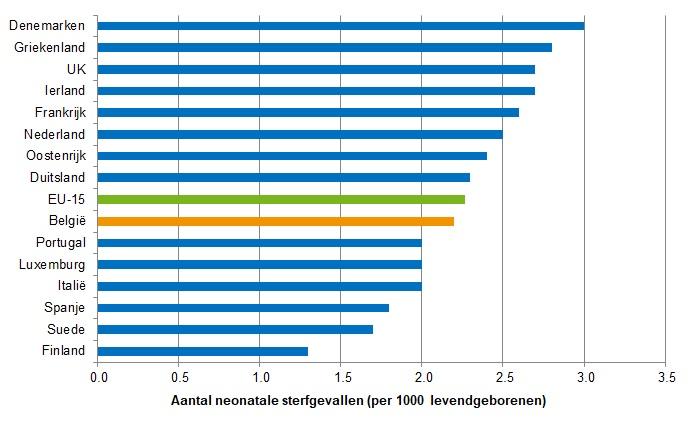
- Met dit sterftecijfer bij pasgeborenen staat België op de zevende plaats in de lijst met landen van de EU-15, net onder het Europese gemiddelde (2,3 overlijdens van pasgeborenen per 1000 levendgeborenen) (Figuur 2). Desalniettemin zijn er bepaalde verschillen tussen landen wat betreft registratie, in het bijzonder van premature kinderen. Deze internationale vergelijkingen moeten dus met een zekere voorzichtigheid worden geïnterpreteerd.
Gegevensbron: Statbel
Gegevensbron: OECD
Naar technische fiche en gedetailleerde resultaten
Aantal pasgeborenen met een apgarscore < 7 na 5 minuten (MN-2)
De apgarscore is een test die vlak na de geboorte systematisch bij alle pasgeborenen wordt uitgevoerd. Bepaalde kenmerken van de baby (de hartslag, de ademhaling, de spierspanning, de reflexen en de kleur van de huid) worden gecontroleerd 1 minuut, 5 minuten en 10 minuten na de geboorte en op basis van deze resultaten wordt een score tussen 1 en 10 toegekend. Een score van 10 betekent dat de baby helemaal gezond is; een score die lager is dan 7 wijst op een ernstig probleem. Hoe lager de apgarscore, hoe hoger het risico op overlijden en/of handicap, in het bijzonder bij baby's die te vroeg geboren zijn.Aan de hand van deze indicator wordt het percentage pasgeborenen met een apgarscore die na 5 minuten lager is dan 7 geëvalueerd, wat wordt beschouwd als een weerspiegeling van de kwaliteit van de zorg en in het bijzonder de doeltreffendheid van de zorg voor de moeder en de pasgeborene. Het percentage pasgeborenen met een apgarscore die lager is dan 4 wordt ook weergegeven (als subindicator); dit wijst op een dringende levensbedreigende situatie waarbij onmiddellijke reanimatie is vereist.
RESULTATEN
- In 2015 hadden 18 pasgeborenen op 1000 na vijf minuten een apgarscore die lager was dan 7; ongeveer 3 pasgeborenen op 1000 hadden een score die lager was dan 4.
- Het aantal apgarscores die lager zijn dan 7 en 4 is sinds 1998 lichtjes afgenomen.
- Een apgarscore die lager is dan 7 of 4 komt ongeveer even vaak voor in de 3 regio's van het land, hoewel de situatie de laatste jaren iets beter is geworden in Wallonië (15,06 voor een score < 7) vergeleken met Brussel (18,40) en Vlaanderen (18,70). (Figuur 3)
Gegevensbron: Statbel
Naar technische fiche en gedetailleerde resultaten
Aantal keizersneden (MN-3)
Het aantal keizersneden is de voorbije dertig jaar zowat overal ter wereld toegenomen. In 1985 raadde de Wereldgezondheidsorganisatie (WHO) aan om het aantal keizersneden te beperken tot 10-15% van de geboortes, maar in 2010 bedroeg het percentage in een aantal Europese landen al bijna 35%. Deze stijging is toe te schrijven aan diverse oorzaken, zoals een afname van het chirurgische risico, angst voor beroepsaansprakelijkheid in geval van een vaginale bevalling met complicaties, de mogelijkheid voor artsen en patiënten om hun agenda's af te stemmen enzovoort.
In theorie wordt voor een keizersnede geopteerd wanneer een vaginale bevalling risicovol is voor de moeder of voor het kind (geplande keizersnede) of wanneer zich tijdens de bevalling een probleem voordoet (spoedkeizersnede). In die omstandigheden is een keizersnede duidelijk de beste optie voor zowel moeder als kind. Als er geen precieze medische reden is en deze chirurgische ingreep wordt uitgevoerd uit persoonlijke en praktische overweging, is het evenwicht tussen voordelen en risico's minder duidelijk. Bovendien kost een keizersnede gemiddeld minstens twee keer zo veel als een vaginale bevalling. Vandaag de dag wordt in landen zoals Canada het promoten van een vaginale bevalling aangemoedigd door wetenschappelijke verenigingen van verloskundigen en gynaecologen. In Frankrijk en in België wordt aangeraden de toekomstige moeder te informeren over het verhoogde risico op complicaties bij een volgende zwangerschap na een keizersnede.
In 2015 heeft de WHO haar richtlijn bijgesteld: in plaats van een 'optimaal' percentage keizersneden vast te stellen, wordt aangeraden alleen maar een keizersnede uit te voeren wanneer dat echt noodzakelijk is.
Het percentage keizersneden is dus een indicator voor de gepastheid van de zorg voor de moeder en de pasgeborene. Een analyse van de geografische variatie kan ook een sterk hulpmiddel zijn om regio's op te sporen waar een bovengemiddeld aantal keizersneden wordt uitgevoerd.
Een subklassering in functie van de classificatie van Robson staat toe onder meer het percentage keizersneden in functie van zwangerschapskenmerken te analyseren, in het bijzonder in functie van gelijkheid (aantal voorgaande zwangerschappen), de ligging van de baby (voorhoofdsligging, stuitligging, dwarsligging enz.) en voorgeschiedenis van keizersneden bij eerdere zwangerschappen.
RESULTATEN
- In 2016 bedroeg het aantal keizersneden in België 216 op 1000 geboortes (22%), met weinig variatie tussen de regio's: 223 op 1000 in Wallonië, 216 op 1000 in Vlaanderen en 206 op 1000 in Brussel.
- Wereldwijd is het percentage keizersneden met 11% gestegen ten opzichte van 2005 (195 op 1000 geboortes). Toch nemen we momenteel een afname waar in Brussel (sinds 2013) en in Wallonië (sinds 2014). In Vlaanderen neemt het aantal keizersneden nog steeds toe (Figuur 4).
- In de praktijk zijn er veel geografische verschillen, van 117 (Eeklo) tot 303 (Aarlen) keizersneden op 1000 geboortes in 2016.
- We nemen eveneens belangrijke verschillen waar tussen de ziekenhuizen, waarbij het aantal keizersneden varieert van 155 tot 352 op 1000 geboortes in 2016 (Figuur 5).
- Bij vrouwen van wie de baby dwars of schuin ligt (categorie 9 van Robson) wordt vaak een keizersnede uitgevoerd, maar aangezien deze situatie niet vaak voorkomt, maakt ze maar een klein deel uit van het totale aantal keizersneden.
- Het merendeel van de keizersneden wordt uitgevoerd bij vrouwen die bij een eerdere zwangerschap al een keizersnede hebben gehad (categorie 5 van Robson), maar ook bij de bevalling van een eerste kind (categorie 1 en 2 van Robson). Voor meer informatie over de analyse in functie van de classificatie van Robson, kunt u de gedetailleerde fiche raadplegen.
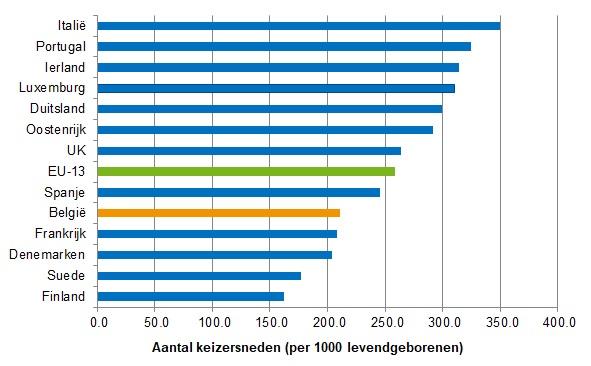
- Ondanks de toename van het aantal keizersneden in de loop der jaren, blijft België onder het Europese gemiddelde (EU-13) (Figuur 6).
Gegevensbron: FOD
Gegevensbron: FOD
Gegevensbron: OESO
Naar technische fiche en gedetailleerde resultaten
Aantal ingeleide bevallingen (MN-4)
De publieke opinie keert zich meer en meer tegen de nodeloze medicalisering van de geboorte, met name tegen kunstmatig opgewekte bevallingen. Onder opgewekte (of ingeleide) bevalling verstaan we het opstarten van de arbeid met een medicijn of door middel van het kunstmatig breken van de vliezen, of het opwekken van weeën nadat de vliezen vroegtijdig zijn gebroken bij een zwangere vrouw die nog geen teken van arbeid vertoont.
De aanbevelingen van het KCE (2010) schetsen heel precies het gebruik van inleiding: inleiding mag alleen worden toegepast in geval van ernstig risico voor de foetus of voor de moeder, of wanneer de vliezen spontaan breken en de arbeid niet spontaan begint in de volgende 24 uur, of na 41 weken zwangerschap (over tijd). Een gebruik dat niet binnen deze beperkingen valt, kan als ongepast worden beschouwd. Het percentage ingeleide bevallingen is dus een indicator voor de gepastheid van de zorg voor de moeder en de pasgeborene.
RESULTATEN
- Het aantal ingeleide bevallingen is in België gedaald van 319 inleidingen op 1000 geboortes in 1998 tot 267 inleidingen op 1000 geboortes in 2015, wat neerkomt op een afname van 16,3% (Figuur 7).
- We merken echter wel grote verschillen op tussen de regio's. In 2016 is het aantal inleidingen het hoogst in Wallonië (308 op 1000 geboortes). In Vlaanderen gaat het om 238 op 1000 geboortes en in Brussel om 284 op 1000 geboortes (Figuur 7).
- We zien ook aanzienlijke verschillen tussen ziekenhuizen, waarbij de aantallen variëren van 103 tot 493 op 1000 geboortes (2015) (Figuur 8).
Gegevensbron: Statbel
Gegevensbron: Statbel
Naar technische fiche en gedetailleerde resultaten
Aantal bevallingen met episiotomie (MN-5)
Een episiotomie is een incisie die tijdens de bevalling wordt gemaakt ter hoogte van de vulva om de doorgang voor de baby te vergroten en een scheur in het perineum te vermijden. Deze praktijk werd vaak – zelfs bijna systematisch – toegepast in de 20e eeuw, maar wordt vandaag de dag beschouwd als een symbool van de overdreven medicalisering van de geboorte. Het systematische gebruik ervan werd in vraag gesteld door een groot aantal vrouwen die een 'natuurlijkere' bevalling wilden en uit wetenschappelijke studies is gebleken dat een episiotomie alleen maar zou mogen worden toegepast wanneer het echt nodig is.
Het percentage episiotomieën in België is dus een indicator voor de gepastheid van de zorg voor de moeder en de pasgeborene. Het is eveneens interessant om de verschillende praktijken tussen ziekenhuizen te vergelijken.
RESULTATEN
- Het percentage vrouwen die bij een vaginale bevalling een episiotomie hebben gehad, bedraagt 40,8% (2015). Dat is een afname van 14,8% ten opzichte van 2010. (Figuur 9)
- Het percentage episiotomieën blijft het hoogst in Vlaanderen (46,6%), gevolgd door Wallonië (35,9%) en Brussel (30,1%).
- We zien ook belangrijke verschillen tussen de ziekenhuizen, waarbij het percentage episiotomieën varieert van 8 tot 84% (2015). (Figuur 10)
Gegevensbron: Statbel
Gegevensbron: Statbel
Naar technische fiche en gedetailleerde resultaten
Vaginale bevallingen na een eerdere keizersnede (MN-6)
Vroeger betekende een keizersnede dat een eventuele volgende bevalling ook middels een keizersnede zou plaatsvinden ('eens keizersnede, altijd keizersnede'). Dat is de dag van vandaag niet meer het geval. Nu is men zelfs van oordeel dat een natuurlijke bevalling na een eerdere keizersnede minder risico op complicaties voor de moeder met zich meebrengt op dat moment en bij eventuele volgende zwangerschappen. Deze nieuwe aanbevelingen hebben gezorgd voor een toename van het aantal natuurlijke bevallingen na een eerdere keizersnede, wat het aantal keizersneden heeft doen afnemen. Toch is er ook een toename waargenomen van het risico op scheuren van de baarmoeder (een complicatie die heel ernstig kan zijn voor de moeder en de pasgeborene) bij ingeleide bevallingen bij vrouwen die eerder een keizersnede hebben gehad. Daarom gaat men er vandaag de dag vanuit dat een natuurlijke bevalling een redelijke optie is die moet worden aangemoedigd bij vrouwen die bij een eerdere bevalling een keizersnede hebben gehad, maar dat het inleiden van de arbeid op wat voor manier ook (maar met name met prostaglandinen) te allen tijde moet worden vermeden.
Deze indicator is dus een indicator voor de gepastheid van de zorg voor de moeder en de pasgeborene.
RESULTATEN
- In 2015 bedroeg het percentage vaginale bevallingen bij vrouwen die eerder al een keizersnede hebben gehad 31,88% in België. In Brussel ligt het percentage het hoogst (38,68%), gevolgd door Wallonië (31,24%) en Vlaanderen (30,14%) (Figuur 11).
- In Brussel en Wallonië is dit percentage opnieuw gestegen na een kleine daling in 2012-2014; in Vlaanderen blijft het percentage langzaam dalen (Figuur 11).
- Er zijn aanzienlijke verschillen tussen de ziekenhuizen, waarbij het aantal vaginale bevallingen na een keizersnede varieert van 12% tot 61% (cijfers uit 2015) (Figuur 12).
Gegevensbron: Statbel
Gegevensbron: Statbel
Naar technische fiche en gedetailleerde resultaten
Percentage heel premature geboortes in een ziekenhuis zonder afdeling Neonatologie (MN-7)
Tussen de 1 en de 1,5% van alle geboortes is heel prematuur (tussen 22 en 31 weken zwangerschap). Heel premature geboortes komen maar zelden voor, maar vertegenwoordigen wel 30 tot 50% van alle perinatale overlijdens. Als deze geboortes plaatsvinden in een ziekenhuis met een afdeling Neonatologie waar het kind meteen kan worden behandeld, heeft het een grotere overlevingskans. Daarom wordt aanbevolen toekomstige moeders die risico lopen op een (heel) premature bevalling over te brengen naar dergelijke ziekenhuizen voordat het kind wordt geboren (intra-uteriene overbrenging). Het percentage heel premature geboortes die plaatsvinden in een ziekenhuis zonder afdeling Neonatologie moet dus zo laag mogelijk zijn.
RESULTATEN
- Tussen 2011 en 2015 is het percentage baby's die heel prematuur geboren zijn in ziekenhuizen zonder afdeling Neonatologie in heel België afgenomen: van 8,6% naar 3,7% in Brussel, van 22% naar 19% in Wallonië en van 21,8% (2010) naar 17,9% in Vlaanderen (Figuur 13).
- In Brussel is het aantal heel premature geboortes in materniteiten zonder afdeling Neonatologie het laagst (3,7% in 2015). In deze regio is het merendeel van de materniteiten verbonden aan een afdeling Neonatologie op dezelfde locatie.
SGegevensbron: CEpiP (BRU, WAL) - SPE (VLA)
Naar technische fiche en gedetailleerde resultaten
Herhaalde screening op toxoplasmose tijdens de zwangerschap (MN-8)
In ideale omstandigheden wordt een zwangere vrouw met regelmatige tussenpozen opgevolgd tijdens de zwangerschap zodat alle mogelijke risico's voor de moeder en de baby kunnen worden geïdentificeerd en beheerst. In 2015 heeft het KCE een reeks klinische aanbevelingen gepubliceerd waarin wordt vermeld welke onderzoeken moeten worden uitgevoerd en in welk stadium van de zwangerschap (voor zwangerschappen zonder bijzonder risico). Sommige onderzoeken hoeven niet systematisch en/of herhaaldelijk te worden uitgevoerd bij alle zwangere vrouwen omdat ze geen voordelen opleveren en mogelijk zelfs tot aanvullende onderzoeken leiden die niet ongevaarlijk zijn en nodeloze onrust opwekken. Dat is met name het geval bij het screenen op:
- toxoplasmose (gebruikt als hoofdindicator in dit verslag): één onderzoek bij het begin van de zwangerschap (of ervoor) is voldoende, als niet-geïmmuniseerde aanstaande moeders worden aangemoedigd om preventieve maatregelen te nemen en de reeds geïmmuniseerde moeders worden gerustgesteld;
- een infectie met het cytomegalovirus (secundaire indicator): één onderzoek bij het begin van de zwangerschap (of ervoor) kan worden overwogen, als niet-geïmmuniseerde aanstaande moeders worden aangemoedigd om bepaalde voorzorgen te nemen. Als een opsporing bij het begin van de zwangerschap wordt uitgevoerd, moeten de toekomstige ouders duidelijk worden geïnformeerd over de mogelijke gevolgen;
- hepatitis C (secundaire indicator): deze test moet worden voorbehouden aan vrouwen die specifieke antecedenten hebben, zoals de intraveneuze toediening van drugs of tatoeages en piercings die niet door een professional zijn gezet.
In juni 2017 is de nomenclatuur van het RIZIV bijgewerkt: de nieuwe nomenclatuurcodes voor het screenen op toxoplasmose mogen tijdens de zwangerschap maar twee keer worden gefactureerd en die voor het cytomegalovirus worden alleen terugbetaald als er een vermoeden is van een acute infectie met dit virus. Aangezien de gegevens van 2017 nog niet beschikbaar zijn, is het nog niet mogelijk om de gevolgen van deze wijziging te evalueren.
Deze indicatoren zijn dus indicatoren voor de gepastheid van de zorg voor de moeder en de pasgeborene.
RESULTATEN
- Toxoplasmose: In 2016 is 74,16% van de zwangere vrouwen tijdens hun zwangerschap twee keer onderzocht geweest op ziektes, wat overeenkomt met een stijging van 4,9 punten sinds 2010 (69,29%) (Figuur 14).
- De cijfers per regio zijn 77,7% voor Wallonië, 73,73% voor Vlaanderen en 68,55% voor Brussel (in 2016) (Figuur 14). De verschillen tussen regio's zijn belangrijk (Figuur 15).
- Cytomegalovirus (CMV) : In 2016 is 48,62% van de zwangere vrouwen tijdens hun zwangerschap ten minste twee keer onderzocht op het cytomegalovirus, wat overeenkomt met een stijging van 3,6 punten sinds 2010 (45%). De cijfers per regio zijn 56,25% voor Wallonië, 49,21% voor Vlaanderen en 29,52% voor Brussel (in 2016).
- Hepatitis C: In 2016 is 70,83% van de zwangere vrouwen onderzocht geweest op hepatitis C, wat overeenkomt met een stijging van 8,05 punten sinds 2010 (62,78%). De cijfers per regio zijn 82,34% voor Brussel, 79,82% voor Wallonië en 63,11% voor Vlaanderen (in 2016).
Gegevensbron: IMA
Gegevensbron: IMA
Naar technische fiche en gedetailleerde resultaten
Verblijfsduur op de materniteit bij een normale bevalling (MN-9)
Het overgrote deel van de bevallingen verloopt zonder specifieke problemen: we spreken over bevallingen 'met een laag risico' als het gaat over bevallingen waarbij de zorg bijna altijd hetzelfde is. De duur van het verblijf in de materniteit is in wezen dus identiek voor alle moeders. In onze buurlanden bestaat een tendens om het verblijf in de materniteit zo kort mogelijk te houden. Daar staat tegenover dat een kraamhulp regelmatig aan huis langskomt voor extra verzorging en hulp. Volgens de Organisatie voor Economische Samenwerking en Ontwikkeling (OESO) gaat deze tendens hand in hand met een verlaging van de kosten, aangezien verzorging in het ziekenhuis meer kost dan verzorging thuis.
In België wil men naar kortere verblijven toewerken, met een verschuiving naar postnatale zorg aan huis. Uit een verslag van het KCE blijkt dat een verblijfsduur van minder dan 72 uur ook in België zeker kan worden overwogen, op voorwaarde dat men zich er tijdens de zwangerschap al op voorbereidt en er veel aandacht wordt besteed aan de continuïteit van de zorg na thuiskomst. Er zijn verschillende proefprojecten gestart om de haalbaarheid van verschillende voorstellen voor het versterken van de thuiszorg te testen.
De gemiddelde verblijfsduur na een normale bevalling is een indicator die door de OESO wordt gebruikt om de efficiëntie van de gezondheidszorgsystemen op internationale schaal te vergelijken.
Subindicator: Te laat uitgevoerde screeningsonderzoeken bij pasgeborenen
Bij alle pasgeborenen die à terme zijn geboren, wordt systematisch een paar druppeltjes bloed afgenomen uit de hiel (deze test wordt ook wel de 'hielprik' genoemd) om een aantal zeldzame stofwisselingsziekten op te sporen waarvan men de gevolgen kan beperken als de behandeling ervan meteen wordt opgestart. Het is echter heel belangrijk dat deze tests worden uitgevoerd tussen de 3e en de 5e levensdag, anders kunnen de resultaten van de analyse onjuist zijn.
Als we de duur van het verblijf op de materniteit willen verkorten, moeten deze afnames steeds vaker aan huis worden uitgevoerd door de kraamhulp, wat het risico op vertraging verhoogt. Het is dus belangrijk om na te gaan of deze praktische wijzigingen geen toename van het aantal te laat afgenomen tests met zich meebrengt.
Momenteel zijn er geen gecentraliseerde gegevens voor Vlaanderen. We kunnen hier alleen de resultaten van de Franse Gemeenschap voorstellen, die zijn gecentraliseerd door het Office de la Naissance et de l’Enfance (ONE).
RESULTATEN
Gemiddelde verblijfsduur op de materniteit
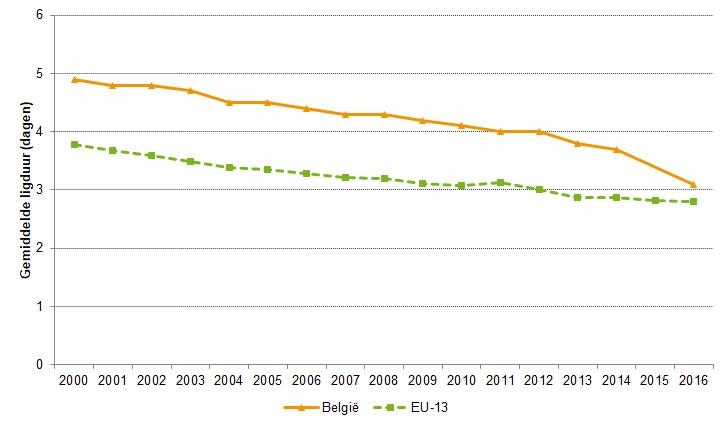
- De duur van het verblijf in het ziekenhuis voor een normale bevalling is gedaald van 5 dagen in 2000 tot 3,1 dagen in 2016 (Figuur 16).
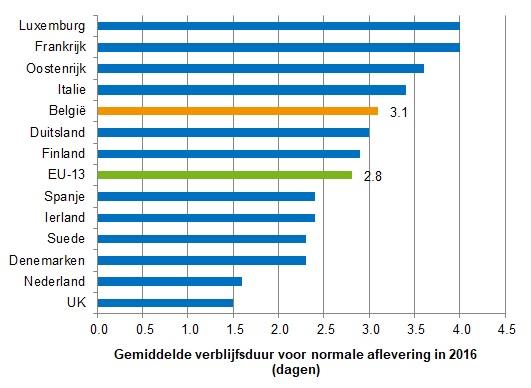
- Er zijn kleine verschillen tussen de regio's: Brussel heeft de laagste gemiddelde verblijfsduur (2,8 dagen) in vergelijking met Wallonië (3,1 dagen) en Vlaanderen (3,2 dagen).
- Hoewel België lang ruim boven het gemiddelde van de EU-13 heeft gezeten, nadert het in 2016 steeds meer het gemiddelde (2,8 dagen). Bij het vergelijken van verschillende landen is voorzichtigheid geboden, aangezien niet alle landen van de OESO dezelfde berekeningsmethode hanteren (Figuuren 17 en 18).
Gegevensbron: MZG
Gegevensbron: OESO
Gegevensbron: OESO
Te laat uitgevoerde screeningsonderzoeken bij pasgeborenen
- In de Franse Gemeenschap (er zijn geen gecentraliseerde gegevens beschikbaar voor Vlaanderen) is 1,8% van de neonatale screeningsonderzoeken uitgevoerd na de 5e dag en 0,57% vóór de 3e dag. Dat betekent dat het merendeel van de screeningsonderzoeken is uitgevoerd tussen de 3e en de 5e levensdag (cijfers uit 2016).
- Het aantal bloedstalen dat op het juiste moment wordt afgenomen, is sinds 2013 gestaag toegenomen. In 2014 was er een toename van het aantal te vroege en te late screenings, wat overeenkwam met het moment waarop de duur van het verblijf op de materniteit werd verkort. Maar dat verschil is sindsdien weer grotendeels goedgemaakt.
- Het aantal tests die 4 dagen of later na de afname in het laboratorium arriveren, daarentegen, is sinds 2013 gestaag toegenomen. Dat zou in verband kunnen worden gebracht met het feit dat de afnames steeds vaker buiten de materniteit plaatsvinden. Dat is een aandachtspunt.
Gegevensbron: ONE
Naar technische fiche en gedetailleerde resultaten
Aantal prenatale consultaties (MN-10)
Voor zwangerschappen zonder bijzondere risico's is het aanbevolen aantal prenatale consultaties 10 voor vrouwen die nog geen kinderen hebben gehad en 7 voor vrouwen die al wel kinderen hebben gehad, ongeacht de professional die de zwangerschap opvolgt (gynaecoloog, vroedvrouw of huisarts). De afgelopen tien jaar nemen zwangere vrouwen steeds vaker een vroedvrouw in de arm voor het opvolgen van hun zwangerschap. Deze stijging zou in theorie moeten worden gecompenseerd door een afname van de prenatale consultaties bij gynaecologen. Anders kunnen we aannemen dat er sprake is van overconsumptie van zorg.
Het aantal prenatale consultaties en de analyse van de betrokken professionals is dus een indicator voor de efficiëntie van de zorg voor de moeder en de pasgeborene.
RESULTATEN
- In 2016 heeft 85% van de zwangere vrouwen meer dan 10 keer contact gehad met een gynaecoloog, een vroedvrouw en/of een huisarts in de loop van de zwangerschap (met laag risico). Het mediane aantal consultaties is 15 en neemt mettertijd lichtjes toe in de drie regio's van het land (Figuur 20).
- Als we consultaties bij de huisarts uitsluiten (hiervan kan het namelijk dat ze niets met de zwangerschap te maken hebben), daalt dit percentage tot 67%. Het mediane aantal prenatale consultaties is dan 12.
- Het aantal prenatale consultaties bij vroedvrouwen neemt mettertijd toe, maar deze toename wordt niet gecompenseerd door een afname van het aantal prenatale consultaties bij gynaecologen (in tegendeel, dat percentage neemt ook toe) (Figuur 21).
- In 2016 heeft 3,7% van de zwangere vrouwen (zwangerschap met laag risico) minder dan 7 keer contact gehad met een gynaecoloog, vroedvrouw en/of huisarts, wat onvoldoende is. Dit percentage is hoger in Brussel (6,00%), maar is wel aan het dalen (Figuur 22).
- Als we consultaties bij de huisarts uitsluiten, stijgt dit percentage tot 6,29% op landelijk niveau en tot 7,84% in Brussel.
Gegevensbron: IMA
Gegevensbron: IMA
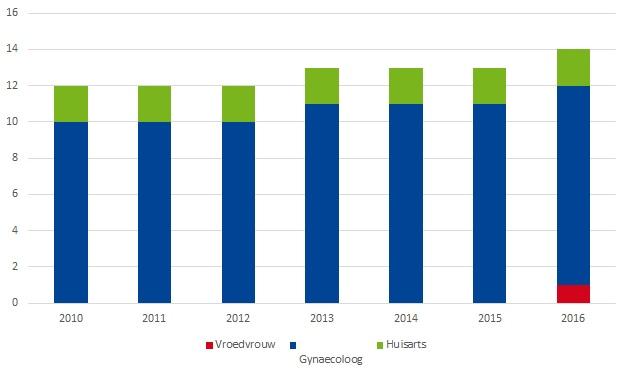
Gegevensbron: IMA
Naar technische fiche en gedetailleerde resultaten






