Dit gedeelte is gebaseerd op het thematische rapport van 2022 en sindsdien niet bijgewerkt.
Typisch voor acute gezondheidsproblemen, zoals bijvoorbeeld infecties, is dat ze plots optreden en spontaan of dankzij een doeltreffende behandeling weer verdwijnen, meestal (maar niet altijd) binnen een vrij beperkte tijdspanne. Chronische aandoeningen daarentegen ontstaan eerder geleidelijk en blijven langer aanslepen. Het Belgisch Observatorium voor de chronische ziekten van het RIZIV omschrijft ze als “aandoeningen die minstens zes maanden duren”.
Chronische aandoeningen zijn vaak te wijten aan meerdere oorzaken en zijn moeilijk of zelfs onmogelijk te genezen. De aanpak is daardoor meestal gericht op het behoud van een zo stabiel mogelijke gezondheidstoestand, namelijk door de symptomen onder controle te houden, opflakkeringen te vermijden en te voorkomen dat de gezondheid van de patiënt erop achteruitgaat. Vaak vergt dat complexe en multidisciplinaire zorg.
Het spreekt voor zich dat chronische aandoeningen verstrekkende gevolgen kunnen hebben, niet alleen voor de gezondheid van de patiënten, maar ook voor hun job, hun hobby’s, hun dagelijkse bezigheden en alle mogelijke aspecten van hun leven. Ze brengen ook aanzienlijke zorgkosten met zich mee, zowel voor de patiënt zelf als voor de maatschappij.
Een KCE-studie gepubliceerd in 2022 selecteerde 27 indicatoren die uiterst relevant werden geacht voor personen met één of meerdere chronische aandoeningen. Die indicatoren werden geëvalueerd voor de algemene bevolking en specifiek voor deze subgroep.
Deze sectie behandelt de vier indicatoren die specifiek zijn voor personen met een chronische aandoening: het percentage van de bevolking met één of meerdere chronische aandoeningen (CHR-1, CHR-2, CHR-3) en hun subjectieve levenskwaliteit (QoL-1).
Dertien andere indicatoren in de studie uit 2022 werden geüpdatet in het kader van de nieuwste evaluatie van de performantie van het Belgische gezondheidssysteem (HSPA 2024), maar enkel voor de algemene bevolking. Meer gedetailleerde informatie over die indicatoren is te vinden in de betreffende secties. We hebben er evenwel ook voor gekozen om de subanalyses van deze indicatoren volgens het chronische statuut van de patiënt te behouden, die hieronder kort worden toegelicht. De resultaten voor deze subgroep zijn nog gebaseerd op de studie uit 2022. Het gaat om de volgende indicatoren:
- Indicatoren met betrekking tot de toegankelijkheid van de zorg: aandeel van de eigen bijdrage in de totale uitgaven voor gezondheidszorg (A-2), percentage huishoudens geconfronteerd met eigen bijdragen die catastrofaal zijn of verdere verarming in de hand werken (A-4, ex-EQ-4 en EQ-5), percentage personen met zelfgerapporteerde niet ingevulde medische noden wegens financiële redenen (A-6, ex-A-4).
- Indicatoren met betrekking tot de zorgcontinuïteit (subdimensie van zorgkwaliteit): dekkingsgraad van het globaal medisch dossier (QC-1), percentage patiënten die een huisarts zien binnen de week na ontslag uit het ziekenhuis (QC-3) en percentage betrokken patiënten die een huisapotheker hebben (QC-7).
- Indicatoren met betrekking tot persoonsgerichte zorg (subdimensie van zorgkwaliteit): ervaringen van patiënten met hun arts (QP-1, QP-3, QP-4).
- Indicatoren met betrekking tot preventieve zorg: griepvaccinatie bij ouderen (P-4), borstkankerscreening (P-6, P-7) en regelmatige contacten met een tandarts (P-11).
Een aantal andere indicatoren die specifiek betrekking hebben op personen met chronische aandoeningen werden geüpdatet in het rapport HSPA 2024 en zijn ondergebracht in andere subdimensies (waar de nieuwste resultaten te vinden zijn):
- Onder efficiëntie van de zorg (subdimensie van zorgkwaliteit): de indicatoren over vermijdbare ziekenhuisopnames voor drie chronische ziekten – astma (QE-1), COPD (QE-10) en (complicaties van) diabetes (QE-2) –, en de succesvolle behandeling van pulmonale tuberculose (QE-11).
- Onder gepastheid van de zorg (subdimensie van zorgkwaliteit): de indicatoren over de gepaste opvolging van diabetes bij patiënten vanaf 18 jaar die insuline (QA-1) of andere hypoglykemiërende geneesmiddelen (QA-2) krijgen.
- Onder zorgcontinuïteit (subdimensie van zorgkwaliteit): de indicatoren over het percentage volwassenen met diabetes (behandeld met insuline of met andere hypoglykemiërende geneesmiddelen) opgenomen in een officieel follow-up initiatief (conventie, diabetespas, zorgtraject) (QC-4, QC-5).
- Onder efficiëntie: de indicator over het gebruik van low-care dialyse (E-5).
Contextuele indicatoren
| bevolkingsgroep | Score | Jaar | Be | Vla | Wal | Bru | Bron | UE-15 gemiddelde |
|---|---|---|---|---|---|---|---|---|
| CHR-1 Percentage personen met het RIZIV-statuut chronische aandoening volgens hun gezondheidsuitgaven op basis van nomenclatuurtarieven |
||||||||
| In de totale bevolking | C | 2018 (2020) |
11,3 (12,1) |
11,3 (12,1) |
12,0 (12,9) |
8,7 (9,4) |
AIM | - |
| In de bevolkingsgroep met zelfgerapporteerde chronische ziekte of aandoening | 2018 | 31,5 | 32,9 | 29,6 | 31,0 | HISLink | ||
| In de bevolkingsgroep met zelfgerapporteerde multimorbiditeit | 2018 | 39,2 | 42,0 | 43,5 | 35,6 | HISLink | ||
| CHR-2 Percentage personen dat een chronische ziekte rapporteert | ||||||||
| In de totale bevolking | C | 2018 | 29,3 | 27,6 | 32,7 | 28,7 | HIS | 36,6 |
| In de bevolkingsgroep met het RIZIV-statuut chronische aandoening | 72,1 | 71,7 | 74,8 | 70,8 | HISLink | |||
| CHR-3 Percentage personen dat de afgelopen 12 maanden multimorbiditeit rapporteerde | ||||||||
| In de totale bevolking | C | 2018 | 15,2 | 15,7 | 16,5 | 10,8 | HIS | - |
| In de bevolkingsgroep met het RIZIV-statuut chronische aandoening | 47,4 | 48,3 | 48,2 | 38,3 | HISLink | |||
| In de bevolkingsgroep met zelfgerapporteerde chronische ziekte of aandoening | 33,8 | 34,4 | 34,1 | 28,7 | HIS | |||
| QOL-1 Ervaren kwaliteit van leven* | ||||||||
| In de totale bevolking | C | 2018 | 0,843 | 0,868 | 0,798 | 0,839 | HIS | - |
| In de bevolkingsgroep met het RIZIV-statuut chronische aandoening | ⚠0,630 | 0,671 | 0,558 | 0,627 | HISLink | |||
| In de bevolkingsgroep met zelfgerapporteerde chronische ziekte of aandoening | ⚠0,696 | 0,739 | 0,632 | 0,687 | HIS | |||
Percentage van de bevolking met RIZIV-statuut “chronische aandoening” (CHR-1)
Het RIZIV-statuut van persoon met een chronische aandoening werd in 2013 ingevoerd en wordt automatisch toegekend aan alle patiënten van wie de officiële gezondheidsuitgaven een bepaalde drempel bereiken of overschrijden (€ 300 per kwartaal in 2013, € 365,18 in 2023) gedurende minstens 8 opeenvolgende kwartalen, of die recht hebben op de forfaitaire tegemoetkoming voor chronisch zieken. Het statuut geldt voor 2 jaar (5 jaar voor mensen met zeldzame aandoeningen) en beperkt het jaarlijkse remgeld van de patiënten in het kader van de Maximumfactuur (MaF).
Het percentage van de bevolking dat recht heeft op dit statuut geeft inzicht in de mate waarin het Belgische gezondheidssysteem personen met een chronische ziekte behoedt voor hoge zorgkosten.
Resultaten
- Het globale percentage van de bevolking dat geniet van het RIZIV-statuut “chronische ziekte” nam toe van 8,7% in 2013 tot 12,1% in 2020. Die tendens was vergelijkbaar in de drie gewesten.
- Het percentage personen met dit statuut lag het hoogst in Wallonië, gevolgd door Vlaanderen en dan Brussel. De cijfers schommelen evenwel aanzienlijk tussen de provincies.
- In de drie regio’s kregen opvallend meer vrouwen dan mannen het statuut “chronische ziekte”
Link naar de technische fiche en de gedetailleerde resultaten
Percentage personen met een zelfgerapporteerde chronische aandoening gebaseerd op de Gezondheidsenquête (CHR-2)
Een financieel beschermingsmechanisme zoals het RIZIV-statuut “chronische aandoening” geeft geen precies beeld van het werkelijke aantal mensen met een chronische aandoening. Sommige patiënten met een chronische ziekte hebben immers misschien geen chronische zorgkosten, terwijl anderen wel chronische gezondheidsuitgaven dragen zonder daarom getroffen te zijn door een chronische aandoening. Het percentage personen die in de nationale Gezondheidsenquête aangaven dat ze aan een chronische ziekte leden, geeft bijkomende informatie over de werkelijke prevalentie van dit soort aandoeningen in ons land.
Resultaten
- Het globale percentage personen met een zelfgerapporteerde chronische aandoening nam toe van 25,1% in 2001 tot 29,3% in 2018. In 2018 was dat percentage het hoogst in Wallonië (32,7%, tegenover 28,7% in Brussel en 27,6% in Vlaanderen).
- Het percentage van de bevolking met een zelfgerapporteerde chronische aandoening neemt toe met de leeftijd, van 4,1% bij 15–24-jarigen tot 44,1% bij 75-plussers.
- Europese gegevens (EU-SILC, European Union Statistics on Income and Living Conditions) tonen aan dat het aandeel mensen met een chronische aandoening in België laag is vergeleken met het EU-15-gemiddelde. In 2020 bedroeg de prevalentie 24,8% in België tegenover 34,1% voor het EU-15-gemiddelde.
- Er bestaat een aanzienlijke kloof tussen het percentage personen met een zelfgerapporteerde chronische aandoening en het percentage mensen met een officieel RIZIV-statuut “chronische aandoening – 29,5% tegenover 12,9% in 2018, een verschil van 16,6%.
Link naar de technische fiche en de gedetailleerde resultaten
Percentage personen met meerdere zelfgerapporteerde chronische aandoeningen in de Gezondheidsenquête (CHR-3)
Chronische aandoeningen treden vaak tegelijk op, doordat ze veroorzaakt worden door dezelfde onderliggende factoren (bijvoorbeeld leefstijl en -omstandigheden). Zo kampen mensen met diabetes vaker dan anderen ook met hartproblemen. Dit gelijktijdige voorkomen van meerdere chronische aandoeningen noemen we multimorbiditeit. Deze indicator geeft ons inzicht in de gezondheidstoestand van de bevolking, maar ook in de zorgbehoeften.
Resultaten
- Het percentage personen die minstens twee chronische aandoeningen rapporteren, nam toe tussen 2001 (11,4%) en 2018 (15,2%).
- Multimorbiditeit neemt toe met de leeftijd, van 0,8% in de leeftijdsgroep 15-24 jaar tot 41,8% bij 75-plussers in 2018.
- In 2018 was het percentage personen met zelfgerapporteerde multimorbiditeit het grootst in Wallonië (16,5%, tegenover 15,1% in Vlaanderen en 10,8% in Brussel).
Link naar de technische fiche en de gedetailleerde resultaten
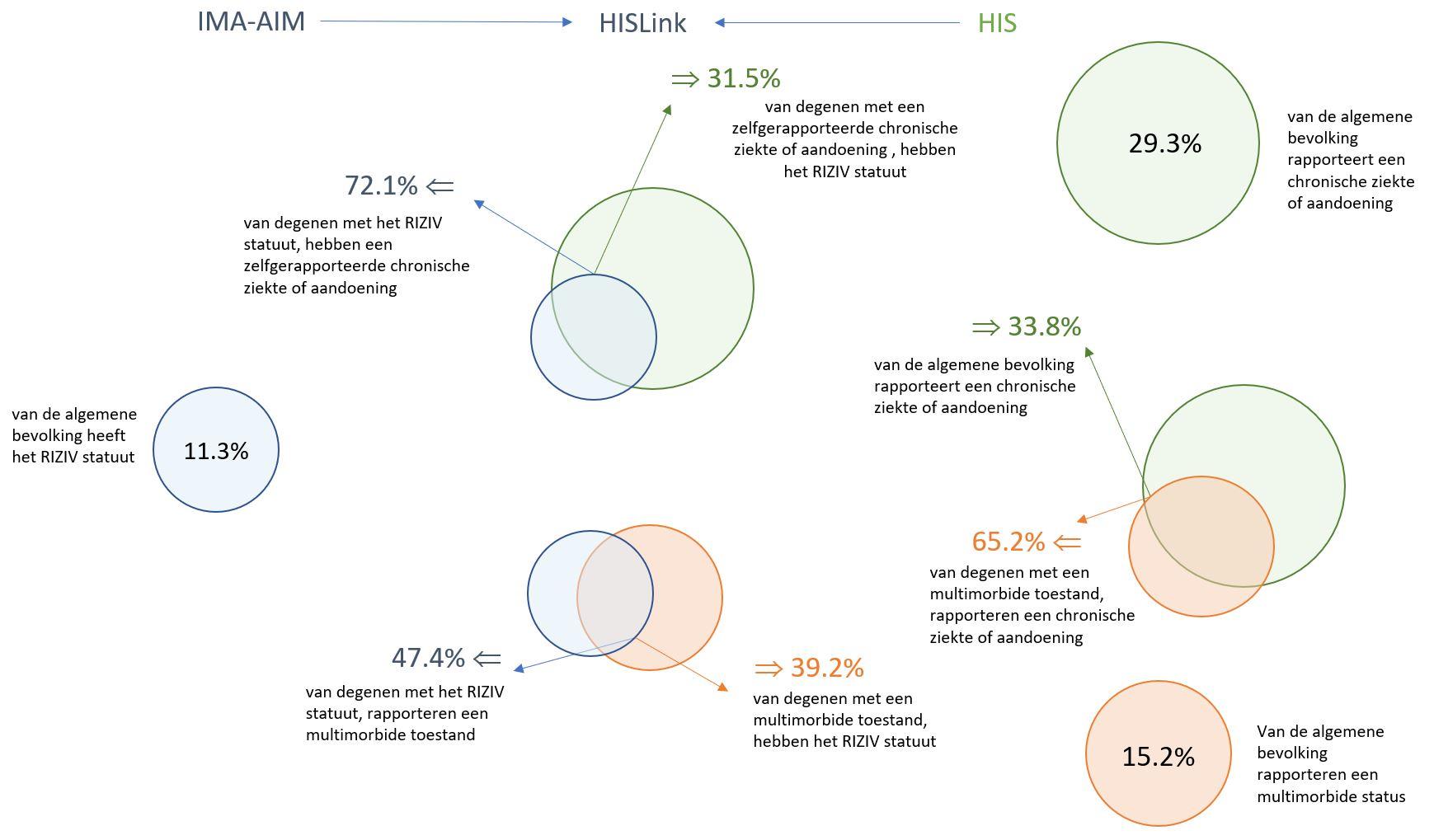
Vergelijking tussen CHR-1, CHR-2 en CHR-3
Alhoewel de drie bovenvermelde indicatoren over het percentage van de bevolking dat met één of meerdere chronische aandoeningen kampt elk licht verschillende situaties meten, kunnen we een zekere graad van overlap verwachten. Dat is te zien in onderstaande figuur.
- In 2018 genoot iets minder dan een derde (31,5%) van de mensen met een zelfgerapporteerde chronische aandoening (gegevens uit de Gezondheidsenquête) eveneens het RIZIV-statuut “chronische aandoening”, en bijna driekwart (72,1%) van de mensen met dat statuut rapporteerde ook zelf een chronische aandoening te hebben.
- In 2018 had 23,8% van de respondenten van de Gezondheidsenquête ofwel een zelfgerapporteerde chronische aandoening, ofwel het statuut “chronische aandoening”, maar niet beide. Dat betekent dat het mogelijk is om het officiële statuut “chronische aandoening” te krijgen zonder zelf een chronische ziekte te rapporteren, maar ook dat iemand zichzelf beschouwt als chronisch ziek zonder recht te hebben op het statuut (dat, zoals al gezegd, een financieel beschermingsmechanisme is, grotendeels gebaseerd op financiële criteria).
- Tegelijk is er geen systematisch verband tussen zelfgerapporteerde multimorbiditeit en het statuut “chronische aandoening”.
Subjectieve levenskwaliteit (QOL-1)
Vandaag de dag is gezondheidszorg niet enkel gericht op het verlengen van de levensverwachting, maar ook op het verbeteren of op zijn minst het behouden van de gezondheidsgerelateerde levenskwaliteit van patiënten. Dat is bij uitstek cruciaal voor personen met chronische aandoeningen, die maanden- of zelfs jarenlang met hun gezondheidsproblemen moeten leven. Levenskwaliteit is een ietwat subjectieve factor, maar er werd een instrument ontworpen om dat op een objectieve manier te evalueren aan de hand van vragen over mobiliteit, zelfzorg, dagelijkse activiteiten, pijn/ongemak en angst/depressie (EQ-5D-5L – meer informatie over de Belgische versie is te vinden in dit KCE-rapport).
Resultaten
- In 2018 bedroeg de gemiddelde score voor gezondheidsgerelateerde levenskwaliteit 0,843 – een daling met 0,018 vergeleken met 2013 (0,861). Deze tendens was merkbaar in alle regio’s van het land, maar was het meest uitgesproken in Wallonië.
- Personen met een chronische aandoening (zelfgerapporteerd of RIZIV-statuut) meldden een lagere gezondheidsgerelateerde levenskwaliteit dan mensen zonder chronische aandoening. Die tendens was duidelijker in Wallonië en Brussel dan in Vlaanderen (zowel in 2013 als in 2018).
- Tussen 2013 en 2018 groeide het verschil in de gezondheidsgerelateerde levenskwaliteit tussen mensen met en zonder zelfgerapporteerde chronische aandoeningen in Brussel en in Wallonië, maar daalde in Vlaanderen. Het verschil in de gezondheidsgerelateerde levenskwaliteit tussen mensen met en zonder chronische aandoening gebaseerd op het RIZIV-statuut nam toe in Brussel, maar daalde in Vlaanderen en Wallonië.
- De levenskwaliteit was lager bij mensen met een officieel RIZIV-statuut “chronische aandoening” dan bij mensen met een zelfgerapporteerde chronische ziekte (zowel in 2013 als in 2018).
- De levenskwaliteit was lager bij personen met een zelfgerapporteerde chronische ziekte die ook het officiële RIZIV-statuut genoten dan bij anderen met maar één van beide indicaties van een chronische aandoening.
Link naar de technische fiche en de gedetailleerde resultaten
Toegankelijkheid van de zorg
| Status | Score | Bel | Jaar | Vla | Wal | Bru | Bron | UE15 (gemid.) |
||
|---|---|---|---|---|---|---|---|---|---|---|
| A-2 Aandeel van de eigen bijdrage in de totale uitgaven voor gezondheidszorg* (%) | ||||||||||
| Totaal | 17,9 | 2016 | 18,7 | 17,1 | 15,9 | EU-SILC/ AIM |
/ | |||
| RIZIV-statuut chronische aandoening | Ja | C | 12,7 | 12,9 | 12,8 | 10,8 | ||||
| Nee | C | 19,4 | 20,4 | 18,5 | 16,9 | |||||
| Zelfgerapporteerde chronische aandoening | Ja | C | 15,1 | 15,7 | 14,7 | 13,6 | ||||
| Nee | C | 19,7 | 20,6 | 18,8 | 17,4 | |||||
| A6 (ex-A4) Zelfgerapporteerde niet ingevulde medische noden wegens financiële redenen (% bevolking vanaf 16 jaar) | ||||||||||
| Totaal | 2,2 (1,4) |
2016 (2020) |
0,8 | 4,0 | 4,9 | EU-SILC/ AIM |
1,7 (0,9) |
|||
| RIZIV-statuut chronische aandoening | Ja | ⚠3,9 | 2016 | 2,2 | 8,6 | 9,4 | / | |||
| Nee | 2,0 | 0,4 | 2,2 | 3,2 | ||||||
| Zelfgerapporteerde chronische aandoening | Ja | ⚠5,2 | 1,6 | 6,0 | 9,5 | |||||
| Nee | 1,2 | 0,7 | 3,7 | 4,5 | ||||||
| A-4 (ex-EQ-4) Percentage huishoudens geconfronteerd met eigen bijdragen die (verdere) verarming in de hand werken (%) | ||||||||||
| Totaal | 1,3 | 2016 | 0,7 | 1,4 | 4,3 | EU-SILC/ AIM |
/ | |||
| RIZIV-statuut chronische aandoening | Ja | 1,4 | 0,5 | 1,6 | 5,9 | |||||
| Nee | 1,4 | 0,8 | 1,5 | 4,2 | ||||||
| Zelfgerapporteerde chronische aandoening | Ja | ⚠1,7 | 1,0 | 1,3 | 6,6 | |||||
| Nee | 1,1 | 0,5 | 1,6 | 2,7 | ||||||
| A-4 (ex-EQ-5) Percentage huishoudens met catastrofale eigen bijdragen (%) | ||||||||||
| Totaal | 2,0 | 1,2 | 2,3 | 5,2 | EU-SILC/ AIM |
/ | ||||
| RIZIV-statuut chronische aandoening | Ja | ⚠3,3 | 2,1 | 3,8 | 9,4 | |||||
| Nee | 1,7 | 1,0 | 1,9 | 4,8 | ||||||
| Zelfgerapporteerde chronische aandoening | Ja | ⚠2,9 | 1,9 | 2,7 | 8,5 | |||||
| Nee | 1,4 | 0,8 | 2,0 | 3,2 | ||||||
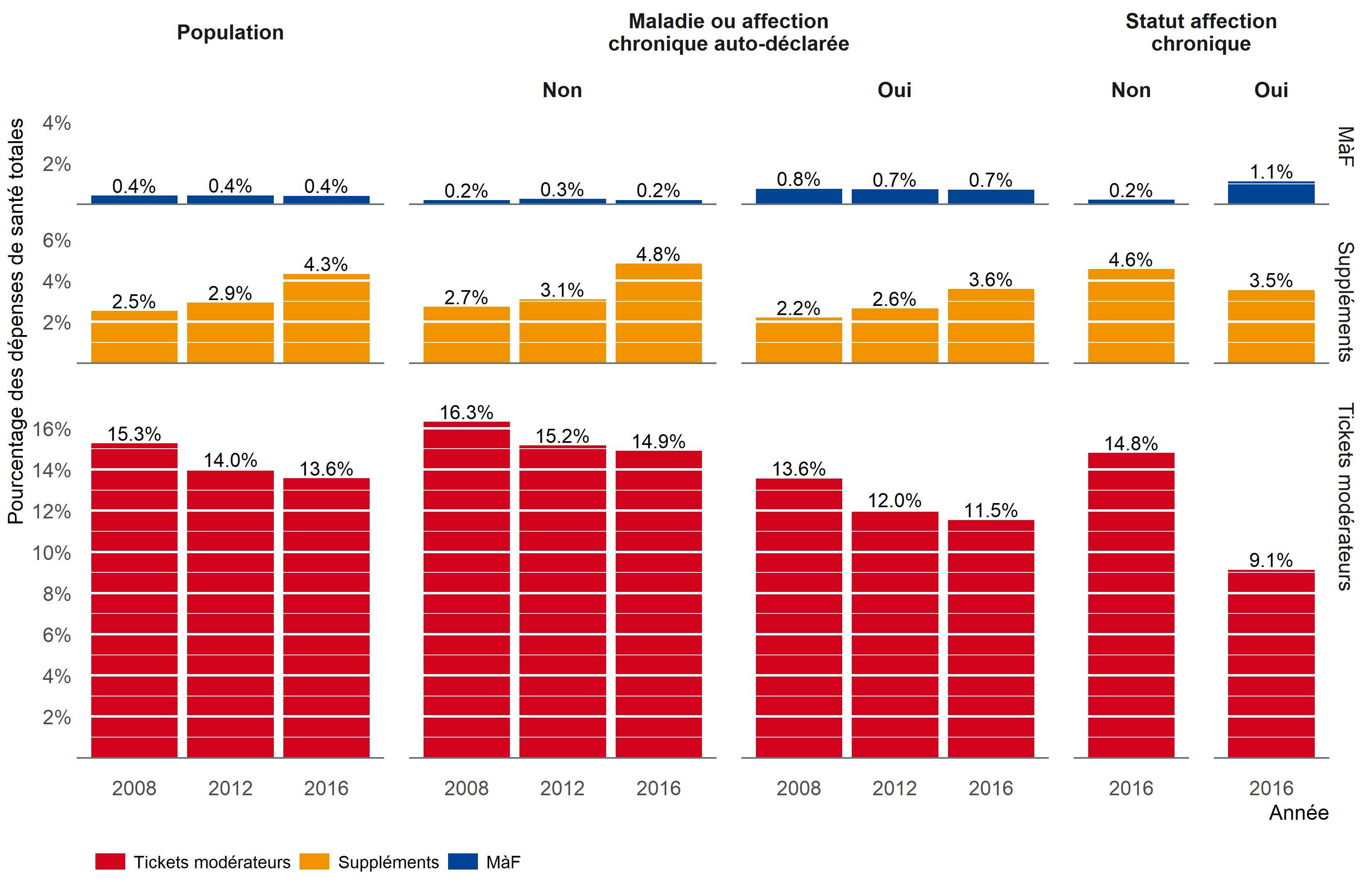
Aandeel van de eigen bijdrage in de totale uitgaven voor gezondheidszorg, in % (A-2)
De eigen bijdrage omvat de officiële remgelden, supplementen (bijvoorbeeld ereloonsupplementen voor niet-geconventioneerde artsen), en uitgaven voor producten en diensten die niet gedekt worden door de verplichte ziekteverzekering (OTC-geneesmiddelen, brillen, enz.). Deze kosten kunnen een financiële drempel vormen voor de toegang tot de zorg, in het bijzonder voor mensen met beperkte middelen of met een grote zorgnood, wat vaak het geval is voor chronisch zieken.
Volgens de geest van onze universele ziekteverzekering zou je kunnen verwachten dat het aandeel van de eigen bijdrage in de totale zorguitgaven lager uitvalt voor mensen met een chronische aandoening, met de bedoeling om de financiële last te beperken voor mensen die veel en vaak zorg nodig hebben. Dat blijkt inderdaad het geval te zijn.
Resultaten
- Het globale aandeel van de eigen bijdrage in de totale zorguitgaven is tussen 2008 en 2016 stabiel gebleven rond 17-18%. Het aandeel van het remgeld binnen de eigen bijdrage is over verloop van tijd gedaald, terwijl de supplementen zijn toegenomen.
- Het aandeel van de eigen bijdrage in de totale zorguitgaven is gemiddeld kleiner in huishoudens met minstens één chronisch zieke (tussen 12,7% en 15,1% tegenover zo’n 19,5% in andere huishoudens, afhankelijk van de bron). Dat is niet echt een verrassing, aangezien deze patiënten vaker in aanmerking komen voor een lager jaarplafond voor het remgeld binnen de maximumfactuur.
- Het aandeel van de eigen bijdrage in de totale zorguitgaven was eveneens lager voor financieel kwetsbare huishoudens. Dat kan wijzen op doeltreffende financiële beschermingsmaatregelen of het kan betekenen dat deze huishoudens meer geneigd zijn om zorg waarvoor de eigen bijdrage hoog is uit of af te stellen.
Link naar de technische fiche en de gedetailleerde resultaten
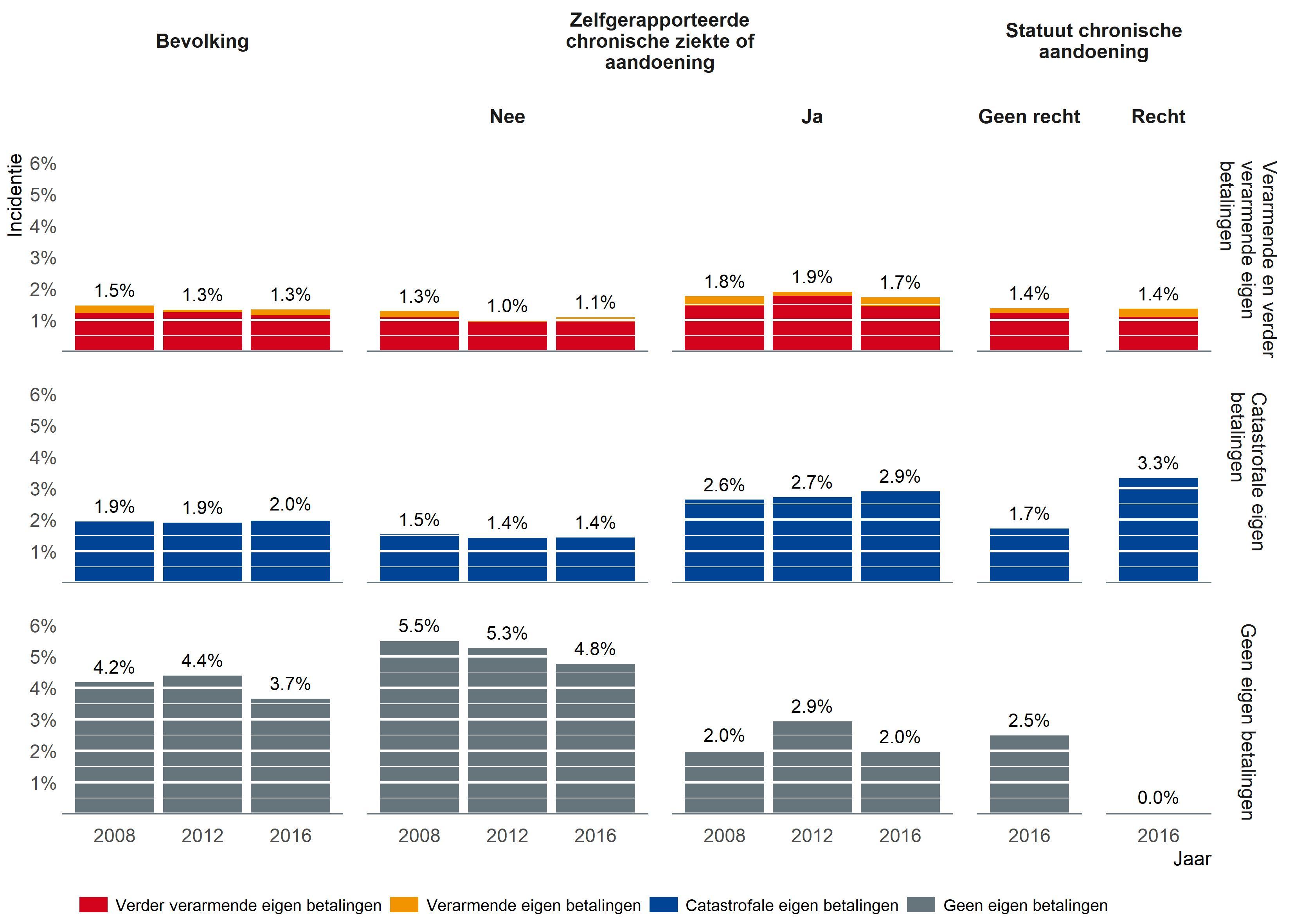
Percentage huishoudens geconfronteerd met eigen bijdragen die catastrofaal zijn of verdere verarming in de hand werken (A-4, ex-EQ-4 en EQ-5)
De inkomsten van een huishouden gaan over het algemeen in eerste instantie naar basisbehoeften zoals voeding, woonst en energie, in het bijzonder als de beschikbare middelen beperkt zijn. Het bedrag dat overschiet nadat die basisbehoeften gedekt zijn, noemen we de “betalingscapaciteit” (voor gezondheidszorg). Eigen bijdragen in de zorguitgaven worden beschouwd als catastrofaal als ze meer dan 40% van de betalingscapaciteit uitmaken, en verarmend als ze die capaciteit overstijgen, ook al is het huishouden bij aanvang niet arm. In huishoudens die niet de middelen hebben om in hun basisbehoeften te voorzien, maakt elke eigen bijdrage voor gezondheidszorg de situatie uiteraard nog prangender; we spreken dan van verdere verarming.
Resultaten
- Huishoudens met een zelfgerapporteerde chronisch zieke kregen vaker dan andere te maken met (verder) verarmende eigen bijdragen (1,7% tegenover 1,1% voor de algemene bevolking in 2016).
- Huishoudens met een zelfgerapporteerde chronisch zieke liepen dubbel zoveel risico op catastrofale eigen bijdragen (2,9% tegenover 1,4% in 2016).
- Catastrofale eigen bijdragen kwamen ook vaker voor in huishoudens met een persoon die het RIZIV-statuut “chronische aandoening” geniet (zie CHR-1).
Link naar de technische fiche en de gedetailleerde resultaten
Percentage personen met zelfgerapporteerde niet ingevulde medische noden wegens financiële redenen (A-6, ex-A-4)
Resultaten
- Personen met een zelfgerapporteerde chronische ziekte zijn meer dan anderen geneigd om af te zien van noodzakelijke medische zorg doordat ze het zich niet kunnen veroorloven.
- Dat percentage is over verloop van tijd toegenomen, van 1,1% in 2008 tot 5,2% in 2016 voor mensen met een zelfgerapporteerde chronische aandoening en van 0,3% tot 1,2% voor de anderen.
- In 2016 zagen mensen met het statuut “chronische aandoening” bijna tweemaal zo vaak als anderen af van noodzakelijke medische zorg wegens financiële redenen (3,9% tegenover 2,0%).
Link naar de technische fiche en de gedetailleerde resultaten
Zorgkwaliteit – continuïteit
| (ID) | Indicator | Statuut | Score | Bel | Vla | Wal | Bru |
|---|---|---|---|---|---|---|---|
| Informationele continuïteit in de huisartsenpraktijk | |||||||
| QC-1 | Gebruik van een globaal medisch dossier (% personen dat een globaal medisch dossier (GMD) heeft bij een huisarts) | Totaal |  |
77,9 | 83,9 | 72,6 | 60,8 |
| RIZIV-statuut chronische aandoening |  |
88,3 | 92,5 | 83,5 | 75,7 | ||
| Geen statuut chronische aandoening | Nvt | 77,3 | 83,3 | 71,8 | 60,0 | ||
| Informationele continuïteit op het vlak van medicatie | |||||||
| QC-7 NIEUW |
Percentage personen met een referentieapotheker (%) | Totaal | Nvt | 7,3 | 8,9 | 5,6 | 4,1 |
| RIZIV-statuut chronische aandoening |  |
28,5 | 33,6 | 21,4 | 20,8 | ||
| Geen statuut chronische aandoening | Nvt | 4,6 | 5,6 | 3,3 | 2,5 | ||
| Managementcontinuïteit tussen ziekenhuis en huisarts | |||||||
| QC-3 | Contact met huisarts binnen 7 dagen na ziekenhuisontslag (% patiënten van 65+) | Totaal |  |
53,2 | 54,2 | 53,2 | 42,9 |
| RIZIV-statuut chronische aandoening |  |
58,1 | 59,4 | 57,8 | 46,5 | ||
| Geen statuut chronische aandoening |  |
46,9 | 47,7 | 47,0 | 38,3 | ||
Percentage van de bevolking met een Globaal Medisch Dossier (GMD) bij hun huisarts (QC-1)
Resultaten
- Globaal is de GMD-dekkingsgraad hoger bij mensen met een statuut “chronische aandoening” (88,3% in 2019, tegenover 77,3% bij mensen die niet van het statuut genieten). Dat is vooral het geval voor de jongere leeftijdsgroepen; ouderen met een chronische ziekte daarentegen hebben minder vaak een GMD bij hun huisarts dan hun leeftijdsgenoten zonder chronische aandoening.
- De GMD-dekkingsgraad is over verloop van tijd gegroeid, maar in mindere mate bij mensen met een chronische aandoening (+12,6% tussen 2014 en 2019) dan bij anderen (+18,2%).
- De GMD-dekking blijft iets beter in Vlaanderen, maar het verschil met de andere regio’s wordt kleiner met de tijd, zowel voor mensen met als zonder chronische ziekte.
Link naar de technische fiche en de gedetailleerde resultaten
Percentage ouderen (vanaf 65 jaar) met een opvolgingsraadpleging bij de huisarts binnen de week na ontslag uit het ziekenhuis (QC-3)
Resultaten
- Ondanks de veronderstelde voordelen van contact met een huisarts binnen de week na ontslag uit het ziekenhuis, is de opvolgingsgraad met de tijd afgenomen, van 65,2% in 2013 naar 58,1% in 2019 bij mensen met het statuut “chronische aandoening” en van 55,9% naar 46,9% bij personen zonder dat statuut.
- Alhoewel die dalende tendens globaal merkbaar is, blijft de opvolgingsgraad hoger bij personen met het statuut “chronische aandoening”, wat erop wijst dat dit soort contacten vaker wordt aangeboden aan patiënten met de grootste zorgnood.
- Voor de personen met het statuut “chronische aandoening” was de opvolgingsgraad in 2019 het hoogst in Brussel en het laagst in Wallonië.
Link naar de technische fiche en de gedetailleerde resultaten
Percentage patiënten met een huisapotheker (QC-7)
Het concept “huisapotheker” werd in 2017 ingevoerd voor cliënten in openbare apotheken die meerdere behandelingen nodig hebben (uitgezonderd bewoners van woonzorgcentra). In theorie kan iedereen een huisapotheker hebben, maar de dienst wordt enkel terugbetaald voor chronische patiënten. De huisapotheker garandeert de registratie van alle afgeleverde medicatie in een (elektronisch) farmaceutisch dossier, bezorgt de patiënt een medicatieschema en stelt dat schema ter beschikking van andere zorgverstrekkers.
Resultaten
- Eind 2019, twee jaar na de invoering van het concept, had 29% van de mensen met een statuut “chronische aandoening” een huisapotheker; 57% van hen waren vrouwen.
- De dekkingsgraad was aanzienlijk hoger in Vlaanderen dan in Brussel en Wallonië.
Link naar de technische fiche en de gedetailleerde resultaten
Zorgkwaliteit – persoonsgerichte zorg
| Status | Score | Bel | Vla | Wal | Bru | UE-15 (gemid.) |
||
|---|---|---|---|---|---|---|---|---|
| QP-1 | Arts spendeert genoeg tijd aan patiënt tijdens consultatie (% van de respondenten, contact met huisarts/specialist) | |||||||
| Totaal |  |
97,5 | 97,8 | 97,2 | 95,9 | 81,7 | ||
| RIZIV-statuut chronische aandoening | Ja |  |
97,6 | 98,3 | 96,7 | 96,7 | - | |
| Nee |  |
97,4 | 97,7 | 97,2 | 95,9 | |||
| Zelfgerapporteerde chronische ziekte of aandoening | Ja |  |
97,4 | 98,0 | 96,9 | 96,5 | ||
| Nee |  |
97,6 | 98,0 | 97,4 | 95,4 | |||
| RIZIV-statuut chronische aandoening & zelfgerapporteerde chronische ziekte of aandoening | Ja |  |
98,2 | 98,6 | 98,3 | 95,6 | ||
| QP-3 | Arts geeft de gelegenheid om vragen te stellen of zorgen te uiten (% van de respondenten, contact met huisarts/specialist) | |||||||
| Totaal |  |
97,5 | 98,0 | 97,0 | 95,9 | - | ||
| RIZIV-statuut chronische aandoening | Ja |  |
96,6 | 98,3 | 96,6 | 96,7 | - | |
| Nee |  |
97,7 | 98,1 | 97,2 | 96,0 | |||
| Zelfgerapporteerde chronische ziekte of aandoening | Ja |  |
97,1 | 97,8 | 96,6 | 94,3 | ||
| Nee |  |
97,7 | 98,0 | 97,5 | 96,2 | |||
| RIZIV-statuut chronische aandoening & zelfgerapporteerde chronische ziekte of aandoening | Ja |  |
97,3 | 97,5 | 97,8 | 94,4 | ||
| QP-4 | Arts betrekt patiënt bij beslissingen over zorg en/of behandelingen (% van de respondenten, contact met huisarts/SP) | |||||||
| Totaal |  |
95,4 | 96,0 | 94,8 | 93,8 | 82,8** | ||
| RIZIV-statuut chronische aandoening | Ja |  |
95,8 | 96,9 | 94,6 | 93,5 | - | |
| Nee |  |
95,4 | 95,8 | 94,8 | 94,1 | |||
| Zelfgerapporteerde chronische ziekte of aandoening | Ja |  |
94,3 | 95,1 | 93,6 | 91,8 | ||
| Nee |  |
96,1 | 96,6 | 95,8 | 94,1 | |||
| RIZIV-statuut chronische aandoening & zelfgerapporteerde chronische ziekte of aandoening | Ja |  |
96,2 | 97,3 | 95,6 | 91,4 | ||
Ervaringen van patiënten met hun arts (QP-1, QP-3, QP-4)
Deze indicatoren zijn gebaseerd op drie vragen in de nationale Gezondheidsenquête:
De laatste keer dat u een arts zag (huisarts of specialist),
- besteedde de arts voldoende tijd aan u? (QP-1)
- gaf deze arts u de gelegenheid om vragen te stellen of bezorgdheden te uiten in verband met de aanbevolen behandeling? (QP-3)
- betrok deze arts u zoveel als u wilde in beslissingen over de zorg en de behandeling? (QP-4)
Resultaten
- De patiëntervaringen waren grotendeels positief (meer dan 90% positieve antwoorden) voor de drie vragen, ongeacht leeftijd, regio en statuut chronisch zieke. De cijfers bleven stabiel tussen 2013 en 2018 en waren vergelijkbaar in de drie regio’s, hoewel iets lager in Brussel.
- Globaal hadden patiënten met een zelfgerapporteerde chronische ziekte en het RIZIV-statuut een iets positievere ervaring dan personen met ofwel een zelfgerapporteerde chronische ziekte, ofwel het officiële statuut.
Link naar de technische fiche en de gedetailleerde resultaten
Preventieve zorg
| Statut | Score | BE | Vla | Wal | Bru | Bron | UE15 (gemid.) |
Doelstelling | ||
|---|---|---|---|---|---|---|---|---|---|---|
| P-4 | Griepvaccinatie (% van populatie 65+) | |||||||||
| Totaal |  |
55,1 | 60,8 | 46,1 | 44,7 | IMA ; OESO | 53,7 | 75% (WGO) | ||
| RIZIV-statuut chronische aandoening |  |
72,3 | 77,7 | 64,3 | 63,6 | |||||
| Geen statuut chronische aandoening |  |
48,1 | 54,2 | 38,0 | 37,0 | |||||
| P-6 | Borstkankerscreening (% vrouwen van 50-69 jaar), georganiseerde screening | |||||||||
| Totaal |  |
33,2 | 50,2 | 4,7 | 10,4 | IMA | - | - | ||
| RIZIV-statuut chronische aandoening |  |
28,2 | 45,6 | 4,7 | 12,0 | |||||
| Geen statuut chronische aandoening |  |
33,0 | 50,9 | 4,7 | 10,0 | |||||
| P-7 | Borstkankerscreening (% vrouwen van 50-69 jaar), alle mammografieën | |||||||||
| Totaal |  |
59,7 | 65,3 | 51,5 | 51,0 | IMA | 73,5 | 75% (UE) | ||
| RIZIV-statuut chronische aandoening |  |
58,8 | 63,0 | 53,2 | 55,5 | |||||
| Geen statuut chronische aandoening |  |
59,9 | 65,7 | 51,1 | 50,0 | |||||
| P-11 | Regelmatige tandartsbezoek (% populatie 3+) | |||||||||
| Totaal |  |
55,3 | 60,0 | 51,0 | 50,1 | IMA | - | |||
| RIZIV-statuut chronische aandoening |  |
53,1 | 54,7 | 49,7 | 56,5 | |||||
| Geen statuut chronische aandoening |  |
55,6 | 60,7 | 51,2 | 49,3 | |||||
Griepvaccinatie bij 65-plussers (P-4)
Resultaten
- In 2019 was de vaccinatiegraad voor griep bij 65-plussers hoger bij personen met een RIZIV-statuut “chronische aandoening” (72,3%) dan bij leeftijdsgenoten zonder dat statuut (48,1%), ongeacht de socio-economische situatie.
- Die kloof in de vaccinatiedekking tussen mensen met en zonder een chronische aandoening werd groter tussen 2013 (22,5%) en 2019 (24,2%).
- In 2019 was de griepvaccinatiegraad voor mensen met een statuut “chronische aandoening” hoger in Vlaanderen (77,7%) dan in Brussel (63,6%) of Wallonië (64,3%). Die verdeling was vergelijkbaar voor niet-chronisch zieke patiënten.
- In woonzorgcentra in Brussel en Wallonië waren bewoners met een statuut “chronische aandoening” vaker gevaccineerd (84,2%) dan die zonder dat statuut (73,9%).
Link naar de technische fiche en de gedetailleerde resultaten
Borstkankerscreening (P-6 en P-7)
Resultaten
- In 2019 was de deelname aan (georganiseerde) borstkankerscreening lager onder vrouwen met het officiële statuut “chronische aandoening” (28,2%) dan onder vrouwen zonder dat statuut (33,0%). Hetzelfde gold voor de globale deelname aan screening, al dan niet georganiseerd (58,8% tegenover 59,9%). De cijfers variëren evenwel in functie van leeftijd, recht op verhoogde tegemoetkoming en regio.
- Onder de vrouwen tussen 50 en 59 jaar was de deelname aan borstkankerscreening (al dan niet georganiseerd) iets hoger bij de groep met het statuut “chronische aandoening” dan bij die zonder dat statuut.
- In Wallonië en Brussel was de deelname aan borstkankerscreening (al dan niet georganiseerd) groter onder vrouwen met het statuut “chronische aandoening” dan onder de anderen, ongeacht de leeftijd. In Vlaanderen was die deelname lager.
Link naar de technische fiche en de gedetailleerde resultaten
Percentage van de bevolking met regelmatige contacten met een tandarts (P-11)
Resultaten
- Het percentage van de bevolking met regelmatige contacten met een tandarts (minstens twee contacten in twee verschillende jaren gedurende de voorgaande drie jaar) nam toe tussen 2014 en 2019, zowel in de algemene bevolking (+5,5 percentpunten) als voor personen met het statuut “chronische aandoening” (+9,7 percentpunten).
- Het aantal regelmatige tandartscontacten was kleiner bij mensen met het statuut “chronische aandoening” dan bij personen zonder dat statuut. Dat valt evenwel volledig te verklaren door het lagere aantal contacten in de oudste leeftijdsgroep (75+), die een aanzienlijk deel vertegenwoordigt van de mensen met een statuut “chronische aandoening”. In alle andere leeftijdsgroepen was het aantal contacten bij mensen met een chronische aandoening groter.
- Het grootste aantal regelmatige contacten werd vastgesteld bij kinderen en tieners (5-17 jaar), ongeacht of die al dan niet chronisch ziek waren. Dat is wellicht deels te verklaren door het feit dat tandzorg in die leeftijdsgroep volledig wordt terugbetaald.
- In 2019 was het percentage van de bevolking met regelmatige tandartscontacten groter in Vlaanderen (60,0%) dan in Wallonië (51,0%) en in Brussel (50,1%). Dat verschil was evenwel minder uitgesproken voor mensen met het statuut “chronische aandoening” (56,5% in Brussel, 54,7% in Vlaanderen en 49,7% in Wallonië).
Link naar de technische fiche en gedetailleerde resultaten